 Resumen
Objetivo: Determinar a prevalência e descrever o perfil clínico e epidemiológico e dados do parto das gestantes com (y datos del parto de las gestantes con) fetos com microcefalia. Método: Estudo de corte transversal, retrospectivo, incluindo todas as gestantes com diagnóstico ultrassonográfico pré-natal de feto com microcefalia atendidas no período de outubro de 2015 a julho de 2017 no Setor de Medicina Fetal do Instituto de Medicina Integral Prof. Fernando Figueira (IMIP). Para a análise descritiva foram calculadas medidas de tendência central e de dispersão, caso as variáveis forem numéricas, e construídas tabelas de distribuição de frequência, se categóricas (si las variables fuesen numéricas, y realizadas tablas de distribución de la frecuencia, en caso de que fuesen categóricas). Resultados: O perfil das gestantes infectadas pelo vírus Zika foram mulheres jovens, educadas, sem abortos prévios, número de consultas pré-natais dentro do recomendado, com vacinação atualizada e uso de ácido fólico durante a gestação. O vírus Zika pode ocorrer com erupção cutânea, febre, prurido, dores no corpo ou articulações, dor nos olhos e coriza (El virus Zika puede manifestarse con sarpullido, fiebre, picazón, dolor corporal o articular, dolor ocular y coriza) . A idade gestacional média da sintomatologia foi de 15.2 semanas. As características ultrassonográficas mostraram ventriculomegalia, feto pequeno para a idade gestacional e calcificações intracranianas, entre outras alterações morfológicas cerebrais. Os neonatos com microcefalia foram nascidos vivos, parto normal, comprimento médio de 45.7 cm (largo promedio 45.7 cm), circunferência da cabeça média de 29.1 cm, circunferência torácica média de 31.8 cm e peso ao nascer de 2828 g. Conclusão: É importante o diagnóstico precoce da gestação, o planejamento familiar, a busca de novas evidências epidemiológicas para orientar a investigação das possíveis hipóteses etiológicas determinantes da microcefalia.
Resumen
Objetivo: Determinar a prevalência e descrever o perfil clínico e epidemiológico e dados do parto das gestantes com (y datos del parto de las gestantes con) fetos com microcefalia. Método: Estudo de corte transversal, retrospectivo, incluindo todas as gestantes com diagnóstico ultrassonográfico pré-natal de feto com microcefalia atendidas no período de outubro de 2015 a julho de 2017 no Setor de Medicina Fetal do Instituto de Medicina Integral Prof. Fernando Figueira (IMIP). Para a análise descritiva foram calculadas medidas de tendência central e de dispersão, caso as variáveis forem numéricas, e construídas tabelas de distribuição de frequência, se categóricas (si las variables fuesen numéricas, y realizadas tablas de distribución de la frecuencia, en caso de que fuesen categóricas). Resultados: O perfil das gestantes infectadas pelo vírus Zika foram mulheres jovens, educadas, sem abortos prévios, número de consultas pré-natais dentro do recomendado, com vacinação atualizada e uso de ácido fólico durante a gestação. O vírus Zika pode ocorrer com erupção cutânea, febre, prurido, dores no corpo ou articulações, dor nos olhos e coriza (El virus Zika puede manifestarse con sarpullido, fiebre, picazón, dolor corporal o articular, dolor ocular y coriza) . A idade gestacional média da sintomatologia foi de 15.2 semanas. As características ultrassonográficas mostraram ventriculomegalia, feto pequeno para a idade gestacional e calcificações intracranianas, entre outras alterações morfológicas cerebrais. Os neonatos com microcefalia foram nascidos vivos, parto normal, comprimento médio de 45.7 cm (largo promedio 45.7 cm), circunferência da cabeça média de 29.1 cm, circunferência torácica média de 31.8 cm e peso ao nascer de 2828 g. Conclusão: É importante o diagnóstico precoce da gestação, o planejamento familiar, a busca de novas evidências epidemiológicas para orientar a investigação das possíveis hipóteses etiológicas determinantes da microcefalia.
 Palabras clave
virus zika, embarazadas, diagnóstico prenatal, diagnóstico prenatal, arbovirus, microcefalia
Palabras clave
virus zika, embarazadas, diagnóstico prenatal, diagnóstico prenatal, arbovirus, microcefalia
 Abstract
Abstract
Objective: To determine the prevalence and to describe the clinical and epidemiological profiles and the birth data of pregnant women with fetuses with microcephaly. Methods: A retrospective cross-sectional study, including all pregnant women with a prenatal ultrasonographic diagnosis of a fetus with microcephaly, attended in the period from October 2015 to July 2017 in the Setor de Medicina Fetal do Instituto de Medicina Integral Prof. Fernando Figueira (IMIP). For the descriptive analysis we calculated measures of central tendency and dispersion if the variables are numerical, and constructed tables of distribution of frequency, if categorical. Results: The profile of pregnant women infected with the Zika virus were young women, educated, without previous abortions, number of prenatal consultations within the recommended quantity, with updated vaccination, and having used folic acid during pregnancy. The Zika virus can include skin rash, fever, itching, body aches or joints, eye pain, and coryza. The mean gestational age of symptomatology was 15.2 weeks. Ultrasonographic features showed ventriculomegaly, small fetus for gestational age, and intracranial calcifications, among other cerebral morphological alterations. The neonates with microcephaly were live normal births, with a mean length of 45.7 cm, a mean head circumference of 29.1 cm, a mean chest circumference of 31.8 cm, and a birth weight of 2828 g. Conclusion: It is important to make an early diagnosis of pregnancy, family planning, search for new epidemiological evidence to guide the investigation of the possible etiological hypotheses determining microcephaly.
Artículo completo
PREVALENCIA, PERFIL CLINICO E EPIDEMIOLOGICO E DADOS DO PARTO DE GESTANTES COM (Y DATOS DEL PARTO DE GESTANTES CON) FETOS COM MICROCEFALIA
(especial para SIIC © Derechos reservados)
Introdução
A microcefalia é definida como sendo um recém-nascido ou feto com o tamanho do crânio abaixo da (cuando un recién nacido o un feto presenta el cráneo con un tamaño por debajo de la) normalidade para a média da idade gestacional. Assim, é considerada quando o perímetro cefálico (PC) se encontra abaixo do padrão das curvas apropriadas para idade e sexo.1 Para os recém-nascidos prematuros recomenda-se a curva de Fenton,2,3 que considera microcefalia quando menor que o 3º percentil. Enquanto, para os recém-nascidos de termo, a (Mientras que, para los recién nacidos a término, la) curva da Organização Mundial de Saúde é a mais utilizada.4 O diagnóstico intraútero é definido quando a circunferência cefálica (CC) se encontra menor que dois ou três desvios padrão abaixo da (es menor de dos o tres desviaciones estándar por debajo de la) média para a idade gestacional.1 O diagnóstico pré-natal geralmente é superestimado, sendo recomendada a curva Intergrowth, Israeli reference.1
A microcefalia é frequentemente associada com deficiência intelectual e alterações neurológicas. Aproximadamente 90% das microcefalias estão associadas com retardo mental, exceto nas constitucionais de origem familiar que podem ter o desenvolvimento (excepto los constitucionales de origen familiar que pueden tener el desarrollo) cognitivo normal.1
Várias são as causas da microcefalia descrita na literatura, como genética, ambiental ou externa e se destacando as infecciosas.5 Recentemente, no Brasil, particularmente na região Nordeste, a microcefalia foi atribuída a infecção pelo (la microcefalia fue atribuida a la infección por el) vírus Zika (ZIKV) durante a gestação. Relato de caso demonstrou que o (El caso clínico demostró que el) ZIKV foi encontrado em fluido amniótico de dois fetos que possuíam microcefalia, o que foi consistente com a transmissão intrauterina do vírus. Os casos descritos foram caracterizados por alterações do sistema nervoso central (SNC) e retardo de crescimento intrauterino (RCIU).6,7 Outros estudos prosseguiram, sendo sugerido um forte (Otros estudios posteriores sugieren un fuerte) neurotropismo e que o ZIKV pode causar a interrupção do desenvolvimento do córtex cerebral.6,7
O ZIKV é um flavivírus que foi inicialmente isolado de um macaco Rhesus na floresta (fue inicialmente aislado de un mono Rhesus en el bosque) Zika (Uganda) em 1947, sendo transmitido por várias espécies de mosquitos Aedes.8,9 Após a primeira infecção humana, casos esporádicos foram relatados no (después de la primera infección humana, los casos esporádicos fueron en el) sudeste da Ásia e na África subsahariana,10 sendo responsável pelo surto em (y fue responsable del brote en) Yap Island (Micronésia) em 2007 e, por grandes epidemias, na Polinésia Francesa, Nova Caledônia, Ilhas Cook e Ilha de Páscoa (Chile) em 2013 e 2014.11 Em 2015, houve um aumento dramático nos relatos de infecção por ZIKV nas Américas, sendo o Brasil o país mais afetado, com estimativas preliminares de 440 000 a 1.3 milhões de casos.12
Apesar da infecção exantemática durante a gestação ser uma importante evidência para a orientação de investigação da infecção pelo ZIKV, este sinal não leva obrigatoriamente a ocorrência de microcefalia no feto, o que pode levar a superestimação de notificação dos casos gerando (esta evidencia no conduce necesariamente a la aparición de microcefalia en el feto, lo que puede dar lugar a una sobreestimación de la notificación de los casos, que generan) gastos públicos desnecessários ou ocorrer uma subnotificação dos casos, uma vez que um rash cutâneo pode ser passado despercebido ou não valorizado. Por isso, é fundamental a procura de outras evidências epidemiológicas que possam nortear as ações de investigação das possíveis hipóteses etiológicas determinantes dessa ocorrência (la búsqueda de otras pruebas epidemiológicas que puedan guiar las acciones de investigación de las posibles hipótesis etiológicas que determinan esta presentación).13
O quadro clínico clássico da infecção por ZIKV assemelha-se ao da dengue e da chikungunya e se manifesta por febre, cefaleia, artralgia, mialgia e erupção maculopapular, um complexo de sintomas que dificulta o diagnóstico diferencial.6 Além disso, os conteúdos na literatura a respeito deste assunto são limitados e os estudos de caso são muito pequenos para tirar conclusões.
Diante dessas recentes descobertas, objetivou-se determinar a prevalência e descrever o (En vista de estas conclusiones recientes, el objetivo era determinar la prevalencia y describir el) perfil clínico e epidemiológico e dados do parto das gestantes com fetos com microcefalia.
Métodos
Trata-se de um estudo de corte transversal, retrospectivo, com todas as gestantes com diagnóstico ultrassonográfico pré-natal de feto com microcefalia atendidas no período de outubro de 2015 a julho de 2017 no Setor de Medicina Fetal do Instituto de Medicina Integral Prof. Fernando Figueira (IMIP). Foram excluídas gestantes com fetos apresentando microcefalia associada a múltiplas malformações.
Todas as pacientes realizaram uma ultrassonografia morfológica, sempre pelo mesmo pesquisador, especialista em medicina fetal. Utilizou-se um aparelho de ultrassonografia (USG) da marca Medison (Accuvix V20), utilizando uma sonda convexa de 3.75 MHz. A microcefalia pré-natal foi definida quando a CC fetal se encontrava menor que três desvios padrão abaixo da média para a idade gestacional, sendo a curva Intergrowth, Israeli reference.1 Para mensuração da biometria fetal seguiu as recomendações da (Para la medición de la biometría fetal se siguieron las recomendaciones de la) International Society of Ultrasound in Obstetrics and Gynecology (ISUOG),14 com especial atenção para a mensuração cuidadosa da CC pelo corte do diâmetro biparietal e utilizando o caliper em círculo.
As pacientes foram identificadas pelo registro do setor de medicina fetal do IMIP, sendo resgatado o prontuário médico da instituição e do setor para coleta dos dados em um (los registros médicos de la institución y del sector que obtienen para la recopilación de datos en un) formulário específico para a pesquisa.
As variáveis estudadas foram: idade, escolaridade (em anos), idade gestacional na entrada do estudo, gestações anteriores, partos anteriores, abortos anteriores, número de consultas pré-natais, doenças maternas associadas, antecedente pessoal de microcefalia, antecedente familiar de microcefalia, antecedente pessoal de outras anomalias fetais, antecedente familiar de outras anomalias fetais, antecedente de dengue, uso de drogas ilícitas, uso de álcool, contato com inseticidas, uso de cosméticos, uso de ácido fólico, uso de corticoide, tabagismo, exposição à radiação ionizante, realização de vacinação na gestação, idade gestacional da sintomatologia da infecção, duração da sintomatologia (em dias), rash cutâneo, prurido, febre, coriza, dor no corpo ou articulações, dor nos olhos, feto pequeno para a idade gestacional (PIG), polidrâmnio, oligodrâmnio, ventriculomegalia, calcificações intracranianas na USG, outras alterações morfológicas cerebrais fetais na USG, índice de líquido amniótico (ILA), IG no parto, parto normal, peso ao nascer, comprimento do recém-nascido (RN), escore de Apgar no 1º e 5º minutos, RN PIG, perímetro cefálico, perímetro torácico, nascido vivo, necessidade de UTI e hipóxia.
A análise de dados foi realizada pelo próprio pesquisador, no programa de domínio público Epi Info versão 7.0 (Centers for Diseases Control and Prevention [CDC], Atlanta, GA, USA). Para a análise descritiva foram calculadas medidas de tendência central e de dispersão, caso as variáveis forem numéricas, e construídas tabelas de distribuição de frequência, se categóricas.
A pesquisa teve início apenas depois da sua aprovação pelo Comitê de Ética em Pesquisa do IMIP (CAAE: 52319115.1.0000.5201) e da Universidade Católica de Pernambuco (UNICAP) (CAAE: 80988217.1.0000.5206), sendo solicitada a dispensa do termo de consentimento livre e esclarecido (TCLE).
Resultados e discussão
No período da pesquisa houveram 9471 nascimentos no IMIP, dentre os quais 48 possuíam o diagnóstico pré-natal de microcefalia, ao qual foi realizado no setor de Medicina Fetal da própria instituição. A partir dessa amostra selecionada, um foi excluído da análise por possuir malformações múltiplas, totalizando 47 pares, mãe e feto, para análise. A frequência de microcefalia no período do estudo foi de 0.5%, considerada elevada em outros períodos.
Observa-se que, dentre as características sociodemográficas e antecedentes maternos de gestantes com fetos com microcefalia, tem-se um destaque quanto a média de idade das (destacamos la media de edad de las) gestantes de 25.7 anos, com mediana da escolaridade de 12 anos, de gestações anteriores de dois e do número de consulta pré-natal de 6.5. Além disso, foi visto que a maioria das gestantes foram vacinadas (Además, la mayoría de las embarazadas fueron vacunadas) (96.8%), que a frequência de doenças associadas foi de 41.2%, que o antecedente pessoal das gestantes com dengue foi de 28.6% e que a presença de anomalias fetais estava presente em 10.7% dos casos (Tabela 1).

Em relação a faixa etária das gestantes foi identificado uma semelhança com outros estudos (En relación con el rango de edad de las embarazadas, se identificó una similitud con otros estudios), quanto a esse intervalo de idade. Estudos sociodemográficos dos casos de ZIKV no Brasil observaram uma variação de idade de 24 a 25 anos,15-17 semelhante ao observado em nossa amostra.
Quanto a escolaridade das gestantes, a nossa amostra, não correspondeu com o esperado na literatura, tendo em vista que outros (En cuanto a la escolaridad de las embarazadas, nuestra muestra no correspondió a lo que se esperaba de acuerdo con la literatura, considerando que otros) estudos realizados com brasileiras e relacionados ao ZIKV mostraram que a maioria eram gestantes analfabetas ou possuíam menos que 5 anos de estudo, diferente do nosso estudo, que a escolaridade teve uma mediana de 12 anos. Entretanto, tal resultado pode ser justificado pelas diferentes características sociodemográficas de cada região analisada.15-17
No que tange à relação da quantidade de gestações anteriores foi observada uma discordância quando compara ao (En cuanto a la proporción de embarazos anteriores, se observaron diferencias al comparar el) estudo realizado na cidade de Palmas, Tocantins, Brasil, o qual observou que aproximadamente 47.6% das gestantes com infecção por ZIKV não possuíam nenhuma gestação anterior e que 17.5% possuíam duas gestações anteriores.18 No nosso estudo observou-se uma mediana de duas gestações anteriores.
Em relação ao número de consultas pré-natal, autores obtiveram uma média de consultas semelhante à nossa mediana que foi de 6.5. Os autores ainda relataram que aproximadamente 70% das gestantes frequentaram o pré-natal por sete ou mais consultas.18 Outro estudo evidenciou que a maioria das mães do estudo realizou entre seis e 11 consultas do pré-natal.19 O Ministério da Saúde do Brasil e a Organização Mundial da Saúde recomendam que o pré-natal deva ser realizado com no mínimo seis consultas, sendo, preferencialmente, uma no primeiro trimestre, duas no segundo trimestre e três no último trimestre de gravidez (la atención prenatal debe realizarse con al menos seis consultas, preferentemente una en el primer trimestre, dos en el segundo y tres en el último trimestre del embarazo).20 Assim, na nossa amostra houve uma carência de consultas mínimas de pré-natal. Logo, deve-se ter um maior alerta quanto ao acompanhamento pré-natal das gestantes que vivem longe dos (Por lo tanto, debería haber mayor conciencia de la atención prenatal para las embarazadas que viven lejos de los) centros urbanos principalmente, evitando, assim, que se tenha um diagnóstico tardio.21
A amostra estudada encontrou que 28.6% das gestantes relataram antecedentes pessoais de infecção pelo vírus da dengue. No Rio de Janeiro outro estudo, a semelhança do nosso, revelou que das 70 pacientes, 31.4% possuíam história de dengue.22 Em relação a vacinação, frequência de doenças associadas e a presença de anomalias fetais não foi encontrado estudos na literatura pesquisada que descrevesse essas variáveis em gestantes com fetos com microcefalia.
Dentre as características clínicas maternas observadas em 28 gestantes, destaca-se a mediana de quatro dias de duração dos sintomas, a idade gestacional média da sintomatologia de 15.2 ± 9 semanas, sendo a presença de rash cutâneo (60.7%), febre (53.6%), prurido (53.6%) e dor no corpo ou articulações (50%) os sintomas mais frequentes (Tabela 2).
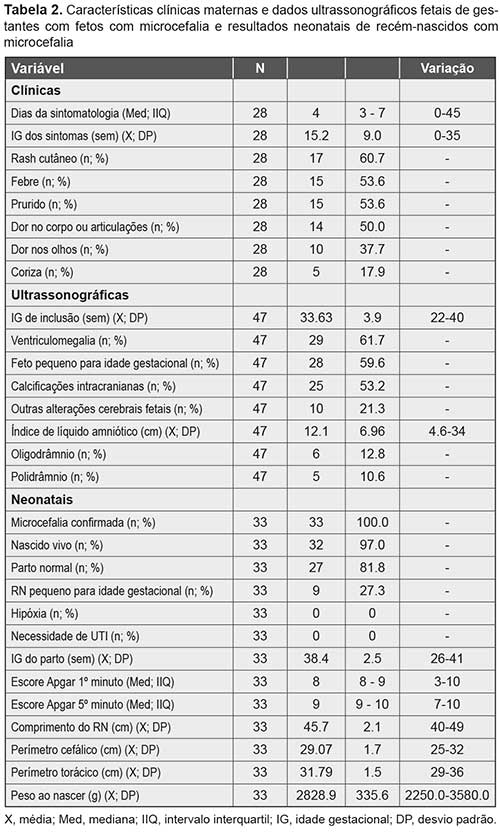
O número de dias da sintomatologia encontrado na pesquisa está dentre os padrões estabelecidos pela literatura.23 Quanto a média da idade gestacional da sintomatologia referida pela gestante que foi (En relación con la edad gestacional media de la sintomatología referida por la embarazada, que fue) de 15 semanas, semelhante a outros estudos, destaca-se que as mesmas não foram atendidas no período da infecção, podendo haver viés (se destaca que no fueron atendidas en el período de la infección, y puede haber un sesgo) de informação. A literatura sugere que infecções em gestantes no primeiro trimestre/início do segundo semestre são mais lesivas para o desenvolvimento fetal, implicando inclusive em RCIU,15-17 o que pode ter ocorrido em nosso grupo.
A presença de rash cutâneo, febre, prurido e dor no corpo ou articulações foram encontrados em 53.6%, 60.7%, 53.6%, 50% e 37.7%, respectivamente, em nossas gestantes. Um estudo realizado com gestantes do Rio de Janeiro, Brasil, que apresentavam infecção por ZIKV identificou a presença de alguma erupção cutânea em todas as pacientes analisadas, além disso aproximadamente 94% apresentavam prurido, 65% artralgia e 33% febre.22 Porém, quando se comparou com as gestantes que não possuíam ZIKV, esses resultados não se sobressaíram tanto, demonstrando, assim, que a clínica é muito inespecífica com alguns (Sin embargo, cuando se comparó con las embarazadas que no tenían ZIKV, estos resultados no destacaron tanto, demostrando así que la clínica es muy inespecífica con algunos) sintomas como um exantema, uma síndrome febril aguda e outro não tão frequentes.11,17,22 Somado a isso, tem-se que esses sintomas ocorreram no início da gestação e foram relatados pelas gestantes posteriormente quando ocorrido o diagnóstico da microcefalia, podendo haver viés de memoria (Además, estos síntomas se han producido al principio del embarazo y fueron informados por las embarazadas más tarde, cuando se diagnosticó la microcefalia, y puede haber un sesgo de memoria).
Um outro trabalho relata que uma síndrome de “Dengue-like”, com febre, cefaléia e mialgia, foi observada na maioria das gestantes infectadas, além de sintomas mais graves como citólise hepática ou trombocitopenia grave foram relatados sem a presença da febre hemorrágica da dengue (ICD).25 Isto sugere que os sintomas da ZIKV são muito semelhantes ao da síndrome de Dengue-like, porém a Zika se destaca com quadros mais amenos de rash, prurido, dor nos olhos e coriza. O presente estudo não avaliou desfechos quanto a danos hepáticos (Este estudio no evaluó los criterios de valoración de daño hepático).
Sabe-se que o ZIKV possui um grau de tropismo pelo sistema nervoso humano, ou seja, espera-se que existam algumas alterações cerebrais fisiológicas na anatomia do feto, ocasionando morte celular (El ZIKV tiene un grado de tropismo en el sistema nervioso humano, es decir que se esperan algunos cambios fisiológicos en el cerebro en la anatomía del feto, que pueden llevar a la muerte celular) por vias de apoptose e de autofagia neuronal.26 Alterações estas que podem ser a atrofia do córtex cerebral ou, até mesmo, a ventriculomegalia e calcificações intracranianas, as quais podem causar a microcefalia. Ademais, foi observado que essas alterações podem ser identificadas durante o pré-natal e a microcefalia diagnosticada pela USG.6,7
Quanto aos dados ultrassonográficos, foi visto que dentre as (En referencia con los datos del ultrasonido, se observó que entre las) 47 gestantes com fetos com microcefalia, observou-se associação, principalmente com a presença de ventriculomegalia (61.7%), feto PIG (59.6%) e calcificações intracranianas (53.2%) (Tabela 2).
As alterações ultrassonográficas em nossa amostra foram de acordo com o descrito na literatura, de modo que as gestantes com infecção por ZIKV possuem maiores chances de haver alguma alteração nervosa. Um estudo realizado em Salvador, Bahia, Brasil, durante novembro de 2015 e setembro de 2016, o qual evidenciou que aproximadamente de 91.2% e 80.2% dos fetos com infecção por ZIKV possuíam ventriculomegalia e calcificações intracranianas, respectivamente.27 Outro estudo com resultado semelhante foi o realizado no estado de Pernambuco, Brasil, com cerca de 86% e 100% das gestantes com infecção por ZIKV possuindo ventriculomegalia e calcificações intracranianas, respectivamente (de las embarazadas con infección por el ZIKV que tienen ventriculomegalia y calcificaciones intracraneales, respectivamente).27
Várias são as malformações associadas ao ZIKV,27,28 que não são do SNC. Com relação ao feto PIG o nosso estudo também obteve resultados semelhantes com a literatura, pois autores sugerem que a infecção pelo ZIKV causa uma diminuição do crescimento fetal.3 Um relato de caso descreveu o diagnóstico de paralisia diafragmática unilateral no recém-nascido associado a infecção por ZIKV.28 Este relato mostra a importância da necessidade de fazer uma radiografia do tórax nos recém-nascidos que tiveram infecção pelo ZIKV associado a desconforto respiratorio (Este informe muestra la importancia de la necesidad de una radiografía de tórax en los recién nacidos que han tenido una infección de ZIKV asociada con deficiencias respiratorias).28
Acerca dos resultados neonatais de recém-nascidos com microcefalia, foi avaliado que, dos 33 fetos analisados com microcefalia, 97% foram nascidos vivos, 81.8% de partos vaginal e 27.3% de recém-nascidos pequenos para a idade gestacional. A média da idade gestacional do parto foi de 38.4 semanas, do escore do Apgar no 1º minuto de oito e no 5º minuto de nove, do PC de 29.07 ± 1.7 cm, do perímetro torácico de 31.79 ± 1.5 cm e o peso ao nascer foi 2828.9 ± 335.6 g (Tabela 2).
Quanto a frequência de nascidos vivos e de partos normais e a média do escore do Apgar no 1º e 5º minuto, observou-se resultados semelhantes a literatura. Um estudo realizado em Recife, Pernambuco, Brasil, não encontrou aumento na taxa de prematuridade, assim como, nenhuma contraindicação ao parto vaginal, visto que os neonatos com microcefalia nasceram em boas condições e escore (no encontró ningún aumento en la tasa de prematuridad, así como ninguna contraindicación para el parto vaginal, ya que los recién nacidos con microcefalia nacieron en buenas condiciones y el puntaje) de Apgar do 1º e 5º minuto excelente.27
Um estudo feito em um hospital da Guiana Francesa mostrou que as principais consequências obstétricas da infecção pela dengue foram o aumento de nascimentos prematuros e o aumento do risco de trabalho de parto prematuro (consecuencias obstétricas de la infección del dengue fueron el aumento de los nacimientos prematuros y el aumento del riesgo de parto prematuro).25 Apesar de nossa pesquisa não ter avaliado o risco de trabalho de parto prematuro, foi encontrada uma taxa de recém nascidos PIG (Aunque nuestra investigación no evaluó el riesgo de un parto prematuro, se encontró un índice de recién nacidos pequeños para la edad gestacional) de 27.3%. Isto pode sugerir que a infecção pelo ZIKV possa causar RCIU.
|
 Bibliografía del artículo
Bibliografía del artículo
1. Leibovitz Z, Daniel-Spiegel E, Malinger G, Haratz K, Tamarkin M, Gindes L, et al. Prediction of microcephaly at birth using three reference ranges for fetal head circumference: can we improve prenatal diagnosis? Ultrasound Obstet Gynecol 47(5):586-92, 2016.
2. Fenton T, Kim J. A systematic review and meta-analysis to revise the Fenton growth chart for preterm infants. BMC Pediatr 13:59, 2013.
3. Fenton T. A new growth chart for preterm babies: Babson and Benda's chart updated with recent data and a new format. BMC Pediatr 3:13, 2003.
4. Barthel A, Gourinat AC, Cazorla C, Joubert C, Dupont-Rouzeyrol M, Descloux E. Breast milk as a possible route of vertical transmission of dengue virus? Clin Inf Dis 57(3):415-417, 2013.
5. WHO. WHO child growth standards: head circumference-for-age, arm circumference-for-age, triceps skinfold-for-age and subscapular skinfold-for-age: methods and development. World Health Organization 2007.
6. Mlakar J, Korva M, Tul N, Popovi M, Poljšak-Prijatelj M, Mraz J, et al. Zika virus associated with microcephaly. New Engl J Med 374(10):951-958, 2016.
7. Oliveira Melo A, Malinger G, Ximenes R, Szejnfeld P, Alves Sampaio S, Bispo de Filippis A. Zika virus intrauterine infection causes fetal brain abnormality and microcephaly: tip of the iceberg? Ultrasound Obstet Gynecol 47(1):6-7, 2016.
8. Kirya B, Mukwaya L, Sempala S. A yellow fever epizootic in Zika forest, Uganda, during 1972: Part 1: Virus isolation and sentinel monkeys. Trans R Soc Trop Med Hyg 71(3):254-260, 1977.
9. Musso D, Nilles E, Cao-Lormeau V. Rapid spread of emerging Zika virus in the Pacific area. Clin Microbiol Inf 20(10):O595-596, 2014.
10. Hayes E. Zika Virus outside Africa. Emerg Inf Dis 15(9):1347-1350, 2009.
11. Duffy M, Chen T, Hancock W, Powers A, Kool J, Lanciotti R, et al. Zika virus outbreak on Yap Island, Federated States of Micronesia. New Engl J Med 360(24):2536-2543, 2009.
12. Campos G, Bandeira A, Sardi S. Zika virus outbreak, Bahia, Brazil. Emerg Inf Dis 21(10):1885-1886, 2015.
13. Pernambuco, Secretaria Estadual de Saúde de Pernambuco. Secretaria Executiva de Vigilância em Saúde. Protocolo Clínico e Epidemiológico para investigação de casos de microcefalia no estado de Pernambuco. Versão N° 02. Pernambuco: Secretaria Estadual de Saúde 2015.
14. Salomon LJ, Alfirevic Z, Da Silva Costa F, Deter RL, Figueras F, Ghi T, et al. ISUOG Practice Guidelines: ultrasound assessment of fetal biometry and growth. Ultrasound Obstet Gynecol 53(6):715-723, 2019.
15. Marinho F, Araújo VEM, Porto DL, Ferreira HL, Coelho MRS, Lecca RCR, et al. Microcefalia no Brasil: prevalência e caracterização dos casos a partir do Sistema de Informações sobre Nascidos Vivos (Sinasc), 2000-2015. Epidemiol Serv Saúde 25(4):701-712, 2016.
16. Vargas A, Saad E, Dimech GS, Santos RH, Sivini MAV, Albuquerque LC, et al. Características dos primeiros casos de microcefalia possivelmente relacionados ao vírus Zika notificados na Região Metropolitana de Recife, Pernambuco. Epidemiol Serv Saúde 25(4):691-700, 2016.
17. Cabral CM, Nóbrega MEB, Leite PL, Souza MSF, Teixeira DCP, Cavalcante TF, et al. Descrição clínico-epidemiológica dos nascidos vivos com microcefalia no estado de Sergipe, 2015. Epidemiol Serv Saúde 26(2):245-254, 2017.
18. Vanderlei JS, Franchi EPL, Gomes NS, Oliveira AKR, Monteiro LD. Perfil de gestantes confirmadas para Zika vírus e assistência pré-natal na atenção primária á saúde de Palma, Tocantins, 2016. Rev Patol Tocantins 5(3):12-17, 2018.
19. Freitas PSS, Soares GB, Mocelin HJS, Lacerda LCX, Do Prado TN, Sales CMM, et al. Síndrome congênita do vírus Zika: perfil sociodemográfico das mães. Rev Panam Salud Publica 43:e24, 2019.
20. Brasil, Ministério da Saúde, Instituto Sírio-Libanês de Ensino e Pesquisa. Protocolos da Atenção Básica: Saúde das Mulheres. Brasília: Ministério da Saúde 2016. Disponível em: http://189.28.128.100/dab/docs/portaldab/publicacoes/protocolo_saude_mulher.pdf. Acessado em julho de 2019.
21. Cruz RSBLC, Batista-Filho M, Caminha MFC, Souza ES. Protocolos de atenção pré-natal à gestante com infecção por Zika e crianças com microcefalia: justificativa de abordagem nutricional. Rev Bras Saude Mater Infant 16(Supp1):S95-S102, 2016.
22. Brasil P, Pereira Jr JP, Moreira ME, Nogueira RMR, Damasceno L. Zika virus infection in pregnant women in Rio de Janeiro - Preliminary Report. N Engl J Med 375:2321-2334, 2016.
23. Brasil. Ministério da Saúde. Secretaria de Vigilância em Saúde. Vírus Zika no Brasil: a resposta do SUS. Brasília: Ministério da Saúde. 2017. 136p. Disponível em: bvsms.saude.gov.br/bvs/publicacoes/virus_zika_brasil_resposta_sus.pdf. Acessado em julho de 2019.
24. Lage MLC, Carvalho A, Ventura PL, Taguchi T, Fernandes A, Pinho S, et al. Clinical, neuroimaging, and neurophysiological findings in children with microcephaly related to congenital Zika virus infection. Int J Environmental Res Public Health 16(3):309, 2016.
25. Basurko C, Carles G, Youssef M, Guindi WE. Maternal and foetal consequences of dengue fever during pregnancy. Eur J Obstet Gynecol Reprod Biol 147(1):29-32, 2009.
26. Aragão FVM, Van der Linden V, Brainer-Lima AM, Coeli RR, Rocha MA, Sobral da Silva P, et al. Clinical features and neuroimaging (CT and MRI) findings in presumed Zika virus related congenital infection and microcephaly: retrospective case series study. BMJ 353:i1901, 2016.
27. Souza ASR, Souza AI, Faquini SLL, Santos-Neto OG, Honorato E, Mattos AGL, et al. Alterações ultrassonográficas intraútero, crescimento da circunferência cefálica fetal e desfechos neonatais entre casos presumíveis de síndrome da Zika congênita no Brasil. Rev Bras Saúde Matern Infant 16(Supl 1):S17-S25, 2016.
28. Souza A, Cordeiro M, Meneses J, Honorato E, Araujo Júnior E, Castanha P et al. Clinical and laboratory diagnosis of congenital Zika virus syndrome and diaphragmatic unilateral palsy: case report. Rev Bras Saúde Matern Infant 16(4):467-473, 2016.
|
|