SINDROME DE REEL COMO CAUSA DEL MAL FUNCIONAMIENTO DEL MARCAPASOS: A PROPOSITO DE UN CASO
El síndrome de reel es una forma de desplazamiento de electrodos debido a un enrollamiento característico; la dislocación de los electrodos constituye una posible causa de disfunción del marcapasos que debería tenerse en cuenta.
Institución del autor
Hospital Clínico Universitario Lozano Blesa, Zaragoza, España
Primera edición en siicsalud
21 de junio, 2022
Introducción
En los pacientes portadores de dispositivos cardíacos electrónicos implantables existe la posibilidad de una dislocación de los electrodos, que inicialmente fueron posicionados de forma correcta. Este desplazamiento de los electrodos puede ser un hallazgo casual y asintomático, o producir una pérdida de la estimulación auricular, ventricular o ambas, provocando diferentes cuadros cardiológicos como estimulación extracardíaca, síncopes, insuficiencia cardíaca o asistolia, en pacientes totalmente dependientes de la estimulación.1
Varios términos como síndrome de twiddler, reverse twiddler, síndrome de reel, reverse reel o síndrome de ratchet, han sido definidos para clasificar los desplazamientos de los electrodos. Esta terminología no se debe a epónimos que hagan referencia a los apellidos de los médicos que describieron estos síndromes por primera vez, sino que corresponden a palabras inglesas que describen el mecanismo causante de la dislocación de los electrodos.2
Así, el síndrome de twiddler deriva del verbo twiddle, que significa juguetear o toquetear. El síndrome de reel deriva de la palabra inglesa reel, que puede ser un verbo y se traduce como enrollar o dar vueltas, o un sustantivo, en cuyo caso significa carrete. El síndrome de ratchet deriva del sustantivo ratchet, que significa rueda dentada o trinquete.
Caso clínico
Presentamos el caso de una paciente de 88 años de edad que tenía como antecedentes médicos de interés hipertensión arterial, diabetes mellitus tipo 2, dislipidemia, fibrilación auricular paroxística, insuficiencia valvular mitral con ligera disfunción sistólica del ventrículo izquierdo y un importante deterioro cognitivo asociado con trastorno depresivo y alteraciones conductuales. Su tratamiento habitual era olmesartán, amlodipina, torasemida, metformina, insulina detemir, pitavastatina, digoxina, acenocumarol, escitalopram y donepecilo.
La paciente acude al servicio de urgencias del hospital por presentar un episodio de síncope en reposo, encontrándose en los electrocardiogramas iniciales un bloqueo auriculoventricular (AV) de segundo grado tipo Mobitz I. Se procedió a su ingreso en planta de Cardiología y se realizó monitorización cardiológica continua de la paciente, detectándose varios episodios de bloqueo AV completo, de 5 segundos de duración, acompañados de clínica sincopal. Por este motivo, se colocó a la paciente un marcapasos definitivo monocameral VVIM, con implantación del extremo distal del electrodo en el ventrículo derecho, posicionando el generador en un bolsillo cutáneo sobre el músculo pectoral izquierdo (Figura 1).
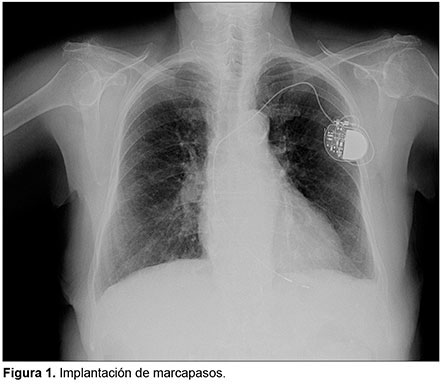
Cinco meses después de la implantación del marcapasos, acude nuevamente a urgencias por clínica de síncopes repetidos, y al realizar una revisión del marcapasos se observa disfunción del dispositivo, con fallo de detección y captura que no se resuelve con reprogramación.
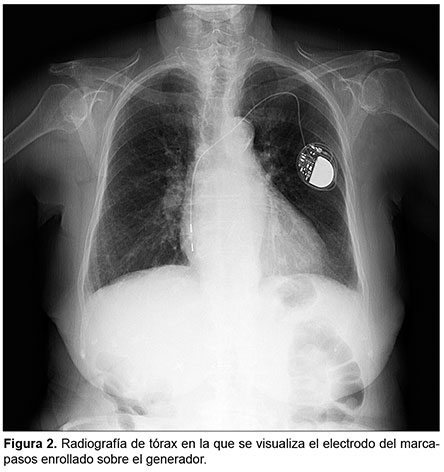
Durante el ingreso para la recolocación del marcapasos se encontraron movimientos repetitivos de la extremidad superior izquierda de la paciente, con manipulación y rascado de la piel en la zona del bolsillo donde se ubicaba el generador. Se realiza una radiografía de tórax en la que se visualiza el electrodo del marcapasos enrollado sobre el generador, con ubicación del extremo distal a nivel de la parte media de la aurícula derecha (Figura 2). Se procedió a la recolocación del electrodo en su posición inicial, con lo que se consiguió un adecuado funcionamiento del dispositivo; además, se realizó fijación del generador a la fascia del músculo pectoral.
Discusión
En el caso de la dislocación de electrodos, las dos entidades más frecuentes son el síndrome de twiddler y el síndrome de reel, aunque algunos autores consideran este último como una variante del síndrome de twiddler.3,4 Ambos se diferencian en el eje de rotación del dispositivo cardíaco. En el caso del síndrome de twiddler, se produce la rotación del generador alrededor del eje definido por el electrodo, adoptando este último un aspecto característico enrollado como una trenza. Por su parte, el síndrome de reel consiste en la rotación del generador sobre su eje sagital y el enrollamiento de los electrodos a su alrededor, como un carrete.5
Aunque no se conoce con exactitud la prevalencia del síndrome de reel, podría ser muy similar a la prevalencia del 0.07% del síndrome de twiddler.6 Carnero-Varo fue el encargado de describir por primera vez, en 1999, el síndrome de reel en un paciente portador de un marcapasos unicameral.7
A pesar de que la causa suele ser desconocida en la mayoría de los casos, se han descrito algunos factores predisponentes como el sexo femenino, la edad avanzada, las enfermedades neuropsiquiátricas, la obesidad con abundante tejido adiposo subcutáneo, los bolsillos subcutáneos del marcapasos de gran tamaño y la manipulación voluntaria o involuntaria del bolsillo.8,9
En el síndrome de reel existe únicamente desplazamiento de los electrodos, sin dañarlos, contrariamente a lo que ocurre en el síndorme de twiddler en el que se puede llegar a producir rotura de los electrodos.10
El diagnóstico de confirmación se realiza mediante una radiografía de tórax, en la que se puede observar la rotación del generador con los electrodos enrollados alrededor suyo y el desplazamiento del extremo distal.11 Las imágenes radiológicas ayudan a diferenciar entre el síndrome de twiddler y el de reel. Además del estudio radiológico, se debe evaluar el correcto funcionamiento del dispositivo.
El desplazamiento de los electrodos suele manifestarse a los pocos meses después de la implantación del marcapasos, y es el auricular el que se ve afectado principalmente, aunque puede alterarse también la posición del ventricular.
Existen diversas medidas preventivas para evitar la aparición del síndrome de reel o cualquiera de los otros síndromes relacionados con el desplazamiento de los electrodos. Se recomienda el reposo de la extremidad ipsilateral al implante y compresión en la parte superior del tórax, hombro y brazo durante siete días.12 Otras medidas adicionales serían la fijación del generador y los electrodos a la fascia muscular, minimizar el tamaño del bolsillo subcutáneo y la colocación subpectoral del generador o bien en el interior de una bolsa de dacron. Además, en los pacientes con factores de riesgo de síndrome de reel posimplantación, se debería realizar un seguimiento periódico más estrecho comprobando tanto el funcionamiento del dispositivo como su correcta ubicación.13








