MIOCARDIOPATIA DILATADA AGUDA ASOCIADA CON EOSINOFILIA
La miocardiopatía dilatada aguda con insuficiencia cardíaca parece constituir una forma de presentación del compromiso miocárdico por eosinofilia periférica, incluso en pacientes de avanzada edad.
Institución del autor
SIIC, Buenos Aires, Argentina
Primera edición en siicsalud
8 de marzo, 2012
Introducción
La eosinofilia se define por un recuento de eosinófilos circulantes superior a 350 células/µl.1 Esta alteración, en especial en los casos de hipereosinofilia (recuento que supera las 1 500 células/µl), puede resultar deletérea, debido a los efectos proinflamatorios asociados con la actividad de estos leucocitos.2 En América Latina, la causa más común de eosinofilia está representada por las infestaciones parasitarias y las enfermedades alérgicas, si bien el diagnóstico diferencial incluye, entre otras afecciones, a las neoplasias hematológicas y a efectos iatrogénicos por el uso de ciertos fármacos.1
El miocardio es uno de los potenciales órganos blanco, cuya estructura y función pueden alterarse como consecuencia de la eosinofilia. Se ha descrito que el compromiso cardíaco en los pacientes con eosinofilia puede surgir en cualquier momento de la evolución de la enfermedad y no guarda relación directa con el recuento de eosinófilos en sangre periférica.1, 3
La miocardiopatía restrictiva es la forma de presentación más habitual de las complicaciones cardíacas de la eosinofilia,4 mientras que las restantes variantes clínicas se destacan por su menor prevalencia. Se presenta el caso de una paciente con probable enfermedad endomiocárdica eosinofílica con signos clínicos de insuficiencia cardíaca y parámetros ecocardiográficos de miocardiopatía dilatada.
Caso clínico
Se describe a una paciente de 67 años, oriunda de la ciudad de Buenos Aires (Argentina), internada por disnea de 3 semanas de evolución, que había alcanzado una clase funcional II a III (New York Heart Association), en asociación con precordialgia intermitente y mal definida, no vinculada con esfuerzos.
No se reconocieron antecedentes personales de disnea, tabaquismo, hipertensión arterial, diabetes, dislipidemia o epidemiología para la enfermedad de Chagas. Del mismo modo, no se informaron antecedentes familiares de cardiopatía isquémica a edad precoz.
La enferma refirió episodios de hiperreactividad bronquial a lo largo del año previo, interpretados y medicados como asma del adulto. Cinco meses antes de la consulta que motiva esta presentación, había sido internada con una neumonía intersticial bilateral, con un lavado broncoalveolar con presencia de abundantes eosinófilos, pero con ausencia de células neoplásicas. Se habían administrado corticoides y macrólidos durante 10 días con resolución clínica y radiológica completas.
Al examen físico, se verificó taquicardia (110 latidos/minuto) y taquipnea (24 ciclos/minuto), mientras que la presión arterial (115/75 mm Hg) y la temperatura corporal eran normales. Se constató la presencia de un tercer ruido en los focos mitral y aórtico, con ritmo de galope. No se reconocieron rales crepitantes en los campos pulmonares. En la radiografía de tórax, se observó un incremento de la relación cardiotorácica en ausencia de infiltrados.
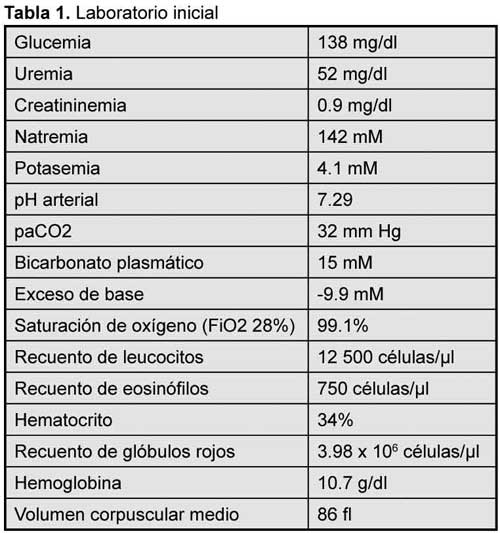
Los principales resultados de laboratorio se sintetizan en la tabla 1.
Se efectuó examen parasitológico directo y seriado de heces con resultado negativo. Se llevó a cabo un electrocardiograma, en el que se describieron signos sugestivos de sobrecarga ventricular izquierda. En el ecocardiograma Doppler se confirmó un aumento de los diámetros del ventrículo izquierdo, con hipocinesia parietal generalizada, deterioro grave de la función sistólica y patrón no complaciente de llenado ventricular. Del mismo modo, se describió una dilatación auricular izquierda leve, con diámetros de las cavidades cardíacas derechas en el límite superior normal. No se constataron alteraciones en el pericardio y en la raíz aórtica, mientras que se verificó regurgitación mitral y tricuspídea leve. La presión sistólica en la arteria pulmonar se estimó en 30 mm Hg con un patrón no complaciente de llenado ventricular.
Con diagnóstico de insuficiencia cardíaca, la paciente fue internada para tratamiento sintomático con diuréticos del asa y vasodilatadores. Se completó la evaluación con una angiografía coronaria, en la cual no se encontraron lesiones hemodinámicamente significativas. Con sospecha de miocardiopatía dilatada eosinofílica, se decidió en forma interdisciplinaria el tratamiento con corticosteroides por vía oral (0.5 mg/kg/día de prednisona). Antes del inicio de la terapia esteroidea, se llevó a cabo una biopsia de médula ósea, en la cual no se documentó la presencia de elementos compatibles con células neoplásicas. Hacia el quinto día del tratamiento con prednisona, se confirmó una acentuada mejoría de las manifestaciones clínicas con disminución del recuento de eosinófilos.
La enferma fue externada bajo un esquema terapéutico que incluía, además de los corticosteroides, antiagregación plaquetaria, vasodilatadores (enalapril), beta bloqueantes cardioselectivos (bisoprolol), digoxina y espironolactona.
Discusión
En la bibliografía existe consenso en definir a la eosinofilia como el recuento de eosinófilos que supera las 500 células/µl, o bien el 5% del total de leucocitos circulantes.5 Las causas más frecuentes incluyen el asma bronquial y las parasitosis. Una tercera etiología destacable es la hipereosinofilia idiopática,5 que puede motivar la infiltración por eosinófilos de diversos tejidos, entre los cuales se menciona el corazón, órgano que parece afectarse en hasta las dos terceras partes de los pacientes.4 En estos casos, la forma más habitual de presentación consiste en la denominada “miocardiopatía restrictiva”, que consiste en un síndrome clínico habitual en presencia de infiltración del miocardio por procesos como la amiloidosis, la hemocromatosis, las enfermedades granulatomatosas o la eosinofilia.6 En estos sujetos, se observa restricción al llenado ventricular que resulta en insuficiencia cardíaca por disfunción diastólica.
La miocardiopatía dilatada es una forma poco frecuente de compromiso cardíaco por eosinofilia. Si bien el tratamiento durante la etapa aguda y descompensada de la insuficiencia cardíaca no presenta variaciones entre una variante u otra de la enfermedad, el estudio de la causa de base y el enfoque terapéutico posterior son diferentes. La presencia de eosinofilia motiva la detección de potenciales parasitosis y la evaluación de la médula ósea consiste en el método apropiado para descartar neoplasias hematológicas.
En el caso que se presenta, en el ecocardiograma Doppler se comprobó un incremento de los diámetros del ventrículo izquierdo con deterioro grave de su función, compatibles con miocardiopatía dilatada. La angiografía se llevó a cabo con el objetivo de descartar cardiopatía coronaria subyacente, lo cual podría haber modificado el tratamiento. Si bien esta forma de presentación del compromiso cardíaco por eosinofilia se ha mencionado con anterioridad en distintas poblaciones,8, 9 con la inclusión de un caso en Argentina,10 estos eventos se describieron en adultos jóvenes. De acuerdo con la búsqueda bibliográfica efectuada, no se han informado pacientes de edad avanzada con estas características en las principales publicaciones iberoamericanas.
En relación con la confirmación del diagnóstico, no se consideró necesaria la realización de una biopsia endomiocárdica para la detección histológica de infiltración por eosinófilos, debido a que la respuesta clínica al tratamiento con esteroides fue acentuada. Por lo tanto, el procedimiento se consideró innecesario al evaluar con detenimiento los eventuales beneficios y los potenciales riesgos.
Conclusiones
La miocardiopatía dilatada constituye una de las formas posibles de presentación del compromiso cardíaco asociado con eosinofilia periférica, incluso en sujetos de edad avanzada, por lo cual debería considerarse este proceso hematológico entre los diagnósticos diferenciales de disfunción sistólica aguda con dilatación ventricular.







