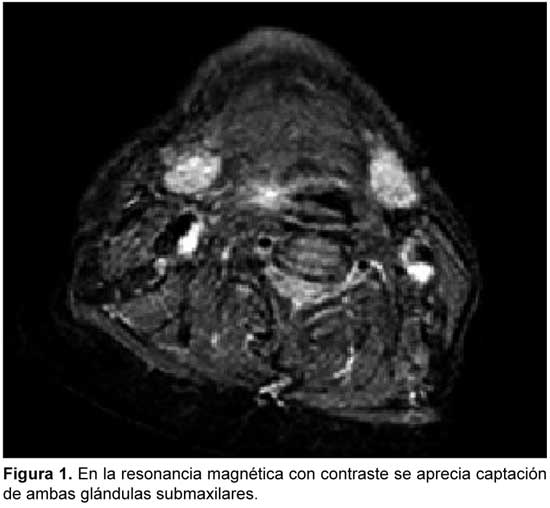
SUBMAXILITIS AGUDA BILATERAL ASOCIADA CON LISTERIOSIS EN UN PACIENTE INMUNODEPRIMIDO
Se presenta el único caso descrito en la literatura en el que un paciente inmunodeprimido tratado con adalimumab, sufre una submaxilitis aguda bilateral en el contexto de la listeriosis, provocada por el virus de la parotiditis.
Institución del autor
Hospital Punta de Europa, Algeciras, España
Coautores
Regla Gallego Gallegos* Berta Becerril Carral*
Hospital de Punta Europa, Algeciras, España*
Primera edición en siicsalud
26 de agosto, 2020