|
Coautores
Diana Gómez* Silvina Lavayén* María Griselda Galeano**
Otro, Instituto Nacional de Epidemiología "Dr. Juan H. Jara"- ANLIS Dr. Carlos G. Malbrán, Mar del Plata, Argentina*
Médico, Instituto Nacional de Epidemiología "Dr. Juan H. Jara"- ANLIS Dr. Carlos G. Malbrán, Mar del plata, Argentina**
|
|
Recepción del artículo: 28 de marzo, 2013
|
|
Aprobación: 30 de mayo, 2013
|
 Conclusión breve
Conclusión breve
La prevalencia de Ureaplasma urealyticum es de 51.9%, mientras que Mycoplasma hominis se presentó en el 25.6% del total de las muestras procesadas. Los datos obtenidos indican que es necesaria la intensificación de la detección de estos microorganismos potencialmente patógenos para monitorear su circulación en la población.
 Resumen
Resumen
Ureaplasma urealyticum y Mycoplasma hominis son bacterias anaerobias facultativas, que se asocian con la colonización e infección genital en los seres humanos adultos, aunque también pueden aislarse en individuos asintomáticos, lo que sugiere que pueden comportarse como patógenos oportunistas. El objetivo de este trabajo consistió en determinar la prevalencia de estos microorganismos en pacientes consultantes al Servicio de Enfermedades de Transmisión Sexual y Sida del Instituto Nacional de Epidemiología de la ciudad de Mar del Plata. Se realizó un estudio epidemiológico de tipo retrospectivo de 312 muestras de pacientes adultos de ambos sexos consultantes entre los años 2001 y 2006. La distribución por sexos fue 67.3% mujeres y 32.7% hombres, con edades comprendidas entre 15 y 71 años. La prevalencia de infección por Ureaplasma urealyticum fue de 51.9% y la de Mycoplasma hominis de 25.6%. La detección de estos microorganismos en forma simultánea para un mismo paciente fue de 30.2%. La doxiciclina fue el antibiótico que mayor sensibilidad presentó frente a estos aislamientos. Candida albicans resultó el microorganismo más asociado a la presencia concomitante de U. urealyticum y M. hominis.
De acuerdo con los datos obtenidos resulta necesario intensificar la detección de estos microorganismos potencialmente patógenos para monitorear su circulación en la población.
 Palabras clave
Palabras clave
micoplasma, Ureaplasma urealyticum, Mycoplasma hominis, prevalencia, enfermedad de transmisión sexual
Clasificación en siicsalud
 Artículos originales> Expertos del Mundo>
Artículos originales> Expertos del Mundo>
página www.siicsalud.com/des/expertos.php/134775
Especialidades
 Principal: Diagnóstico por Laboratorio, Epidemiología,
Principal: Diagnóstico por Laboratorio, Epidemiología,
 Relacionadas: Bioquímica, Infectología, Medicina Familiar, Obstetricia y Ginecología, Salud Pública, Urología,
Relacionadas: Bioquímica, Infectología, Medicina Familiar, Obstetricia y Ginecología, Salud Pública, Urología,
 Enviar correspondencia a:
Enviar correspondencia a:
Claudio Marcelo Zotta, Instituto Nacional de Epidemiología "Dr. Juan H. Jara"- ANLIS "Dr.Carlos G. Malbrán", 7600, Mar del Plata, Argentina
Prevalence of Ureaplasma urealyticum and Mycoplasma hominis
 Abstract
Abstract
Ureaplasma urealyticum and Mycolasma hominis are facultative anaerobic bacteria, which are associated with genital colonization and infection in human adults. Although they can also isolate in asymptomatic individuals, suggesting they may behave as opportunistic pathogens. The aim of this study was to determine the prevalence of these microorganisms in patients that consult the service of Sexually Transmitted Diseases and AIDS from the National Institute of Epidemiology of the city of Mar del Plata. It consisted in an epidemiological-retrospective study of 312 samples of adult patients of both sexes that consulted between the years 2001-2006. Sex distribution 67.3% for women and 32.7% for men, which included the ages between 15 to 71 years. The prevalence of Ureaplasma urealyticum was 51.9% and for Mycoplasma hominis 25.6%. The detection of these microorganisms simultaneously for the same patient was 30.2%. Doxiciclina was the most sensible antibiotic towards these isolations. Candida albicans was the most associated organism to the concomitant presence of Ureaplasma urealyticum and Mycoplasma hominis. According to the data obtained is necessary to intensify the detection of these potentially pathogenic microorganisms to monitor their circulation in the population.
 Key words
Key words
mycoplasma, Ureaplasma urealyticum, Mycoplasma hominis, prevalence, sexually transmitted disease
INFECCIONES DE TRANSMISIÓN SEXUAL POR UREAPLASMA UREALYTICUM Y MYCOPLASMA HOMINIS
|
(especial para SIIC © Derechos reservados) |
|
Artículo completo
Introducción
Los micoplasmas son bacterias anaerobias facultativas, excepto Mycoplasma pneumoniae, que es un aerobio estricto. Una característica típica que distingue el micoplasma de otras bacterias, es la falta de la pared celular. Los micoplasmas pertenecen a la clase Mollicutes, al orden Mycoplasmatales y a la familia Mycoplasmataceae. Ésta contiene dos géneros que pueden infectar seres humanos: Mycoplasma y Ureaplasma, denominados colectivamente como micoplasmas.1
Varias especies del género Mycoplasma: M. pneumoniae, M. hominis, M. genitalium, y dos especies del género Ureaplasma: U. urealyticum y U. parvum, se encuentran en muestras clínicas humanas.2,3 Con excepción de M. pneumoniae (causa bien reconocida de neumonía atípica), el papel de los otros micoplasmas en las enfermedades humanas es un tema de controversia. Mycoplasma hominis, U. urealyticum y U. parvum se asocian con colonización e infección genital en los adultos, y colonización e infección respiratoria en los recién nacidos. Estas especies se asocian y están implicadas como agentes causales en una amplia variedad de cuadros patológicos. Sin embargo, estas mismas especies también pueden aislarse en individuos asintomáticos, lo que sugiere que pueden comportarse sobre todo como patógenos oportunistas. Mycoplasma genitalium ha sido aislado en los aparatos genital y respiratorio y en la actualidad se dilucida su papel como agente productor de uretritis no gonocócica y no clamidial y de otras infecciones del aparato genital.2
A M. hominis se lo ha asociado con pielonefritis, enfermedad inflamatoria pélvica y fiebre posparto (fiebre puerperal), y a U. urealyticum se lo ha asociado con uretritis no gonocócica,1,4 aunque otro estudio proporcionó resultados que apoyan la evidencia que M. genitalium causa uretritis no gonocócica en los hombres.5
Si bien los micoplasmas patógenos del ser humano son capaces de causar enfermedades agudas, generalmente producen patologías de evolución silenciosa que tienden a la cronicidad, afectan múltiples sitios, con un amplio espectro de complicaciones, y también actúan como cofactores en diversas enfermedades.6
La colonización por M. hominis y U. urealyticum puede tener lugar durante el nacimiento pero en la mayoría de los casos la infección se autolimita. Sólo en un pequeño número de casos la colonización persiste. Sin embargo, las tasas de colonización se incrementan cuando los individuos comienzan a ser sexualmente activos. Aproximadamente el 15% son colonizados por M. hominis y entre un 45% y un 75%, por U. urealyticum. Se trata de portadores asintomáticos, aunque los microorganismos pueden ser patógenos oportunistas.1
En los EE.UU. se encuentran especies de Ureaplasma en cultivos vaginales del 50% de las pacientes atendidas en el sector privado y en el 80% de las mujeres atendidas en el sector público de salud.7
Epidemiológicamente, estos microorganismos se transmiten fundamentalmente por vía sexual, las tasas de colonización del tracto genital tanto en los hombres como en las mujeres se relacionan con la actividad sexual y la probabilidad de colonización en individuos con múltiples parejas sexuales. También las tasas de aislamiento más bajas en las mujeres que utilizan anticonceptivos de barrera son otra prueba de la transmisión por vía sexual.
Factores tales como la edad, las costumbres y el número de parejas sexuales, los hábitos higiénicos y de vestido, así como las lesiones y alteraciones en la estructura del aparato genital debidas al uso de antisépticos e irrigaciones vaginales con diversos productos, el uso de toallas sanitarias y tampones, el consumo de anticonceptivos hormonales o de barrera y la administración de antibióticos sistémicos pueden modificar la flora bacteriana vaginal. También los cambios hormonales, metabólicos y en la respuesta inmunitaria pueden producir modificaciones en la flora bacteriana vaginal y la convierten en un huésped más vulnerable para la adquisición de algunas infecciones a ese nivel. Estos procesos tienen una particular importancia, ya que pueden favorecer problemas de esterilidad, infertilidad, embarazo ectópico, enfermedad pelviana inflamatoria, además de una amplia gama de riesgos ginecológicos.6
Un estudio cuyo objetivo fue conocer la prevalencia de infección cervicovaginal por Mycoplasma hominis y Ureaplasma urealyticum en la población no embarazada captada en la clínica de infecciones de transmisión sexual del Instituto Nacional de Perinatología, en México, arrojó que de 1 783 casos estudiados, se encontró un 3.9% (71 casos) de positividad general, correspondiendo a M. hominis el 64.7% de los aislamientos (46 casos) y a U. urealyticum el 35.3% (25 casos).6
En un estudio, M. hominis fue detectado significativamente con mayor frecuencia que otros micoplasmas en mujeres que presentaban vaginosis bacteriana y sus parejas, frente a aquellas que no presentaban tal patología en el estudio.8
En otra investigación se observó una prevalencia de 9% (14 muestras) para M. hominis y de 53% (83 muestras) para U. urealyticum, y 38% (59 muestras) de aislamientos mixtos.9 Esto concuerda con lo comunicado por otros autores, quienes describen una prevalencia de U. urealyticum que está por encima de la de M. hominis y también de los aislamientos mixtos.10-12 La variabilidad hallada en la detección de estos microorganismos también se puede observar en otros trabajos, en los cuales la prevalencia informada de U. urealyticum fue de 37.6%, en China,13 y de 48.4%, en Turquía,14 lo que supera a la de M. hominis y también a la de ambos aislamientos asociados. Se considera que M. hominis tiene una prevalencia del 20% al 50% y que la de U. urealyticum es del 40% al 80%.10
En la Argentina, según datos oficiales de notificación, se informaron, en 2005, 11 543 casos de supuraciones genitales no gonocócicas y sin especificar, y en 2006, 12 476 casos.15
El objetivo del presente trabajo consistió en determinar la prevalencia de Ureaplasma urealyticum y Mycoplasma hominis en pacientes adultos de ambos sexos consultantes al Servicio de Infecciones Transmitidas Sexualmente (ITS y Sida) del Instituto Nacional de Epidemiología (INE) Dr. Juan H. Jara, Administración Nacional de Laboratorios e Institutos de Salud (ANLIS) Dr. Carlos G. Malbrán.
Materiales y métodos
Se llevó a cabo un estudio epidemiológico de tipo retrospectivo a partir de 312 muestras de pacientes adultos de ambos sexos consultantes entre 2001 y 2006, en el Servicio de ITS y Sida del INE de la ciudad de Mar del Plata.
En el Laboratorio de Diagnóstico, Investigación y Referencia de esta institución se tomaron muestras de hisopados endocervicales a las mujeres consultantes e hisopados uretrales a los varones para el diagnóstico bacteriológico de microorganismos de transmisión sexual y patógenos oportunistas. Las muestras obtenidas fueron procesadas en el Servicio de Bacteriología, realizándose frotis coloreados por la técnica de Gram y preparaciones en fresco para la observación microscópica de Trichomonas vaginalis. Además, las muestras fueron sembradas en placas de agar Thayer-Martin (TM) modificado y agar chocolate, e incubadas durante 48 horas a 36°C en atmósfera enriquecida con 5% de dióxido de carbono, en agar sangre (agar base Columbia con agregado de 5% de sangre ovina) e incubadas durante 24-48 horas a 36°C en atmósfera enriquecida con 5% de dióxido de carbono y en agar glucosado sabouraud e incubadas durante 24-48 horas a 36°C. La identificación bioquímica se realizó según técnicas y protocolos de rutina.16-19
Para la detección y estimación del perfil de sensibilidad de U. urealyticum y M. hominis se utilizó un kit comercial (Mycofast® Evolution 2, Internacional Microbio), método “todo líquido”, basado en la capacidad de estos microorganismos de metabolizar respectivamente la urea y la arginina. El material contenido en el hisopo de toma de muestra genital se sembró en un medio de transporte de micoplasmas, trasvasándose posteriormente a un medio de crecimiento liofilizado y sembrándose en pocillos contenidos en una galería (todos estos reactivos y la galería fueron provistos por el kit) junto con el suplemento activador del crecimiento de M. hominis (kit) y vaselina, recubriendo los pocillos con ayuda de una película adhesiva, y se incubó a 37°C ± 1°C durante 24-48 horas para la lectura e interpretación de los resultados.
El crecimiento de micoplasmas visualizado de esta forma permitió: la numeración basada en la velocidad de hidrólisis de los sustratos, proporcional a la cantidad de gérmenes contenidos en la muestra (cinética enzimática - patentes: europea N° 0311541, EE.UU. N° 5.091.307), la identificación basada en la sensibilidad o no del germen frente a tres antibióticos (Identibiotique®), la posibilidad de detección simultánea de ambos microorganismos y la detección de la resistencia a tres antibióticos: doxiciclina (8 µg/ml), roxitromicina (4 µg/ml) y ofloxacina 4 (µg/ml).
Se realizó el análisis descriptivo de variables en estudio y el cálculo de las medidas de tendencia central mediante el uso del paquete Epi Info™ 3.5.4, y la asociación estadística de variables con el programa Epi Dat 3.1.
Resultados
El 67.3% (n = 210) de los pacientes consultantes eran de sexo femenino, mientras que el 32.7% (n = 102) eran varones. Los consultantes estaban comprendidos en un rango de edad de 15 a 71 años, con un promedio de edad de 34.3 años; una mediana de 34.0 y una desviación estándar de 11.7 años.
La prevalencia de U. urealyticum fue de 51.9% (n = 162) en el total de las muestras procesadas; las tasas de detección de U. urealyticum distribuidas de acuerdo con el sexo de los consultantes fueron 63.3% en las mujeres y 28.4% en los hombres.
Mycoplasma hominis presentó una prevalencia de 25.6% (n = 80) en el total de las muestras procesadas, lo que resulta en tasas de detección de M. hominis, de acuerdo con el sexo de los consultantes, de 31.4% en las mujeres y de 13.7% entre los varones.
La concomitancia de U. urealyticum y M. hominis con otros microorganismos fue del 36.4%, los gérmenes hallados fueron: Candida albicans (21.9%), Trichomonas vaginalis (4.1%), Gardnerella vaginalis (2.9%), Neisseria gonorrhoeae (2.1%), asociación de Candida albicans con Gardnerella vaginalis (1.7%), Streptococcus betahemolítico serogrupo “C” (1.7%), Streptococcus pyogenes (0.8%), Streptococcus agalactiae (0.8%) y Enterococcus faecalis (0.4%).
La detección de U. urealyticum y M. hominis en forma simultánea para un mismo paciente se presentó en el 30.2% (n = 73) de las muestras positivas para ambos microorganismos.
Para la estimación del antibiotipo de U. urealyticum, en primer término se agruparon los resultados de detección de acuerdo con si la presencia de estos microorganismos fue detectada en forma única o en forma concomitante entre ambos y luego se estableció el perfil de sensibilidad frente a los tres antibióticos ensayados. Para U. urealyticum (n = 89) la sensibilidad a la doxiciclina resultó del 98.9%; del 77.5% ante ofloxacina, y de 98.6% para roxitromicina. Mycoplasma hominis (n = 7) presentó una sensibilidad del 100.0% para doxiciclina, del 71.4% ante ofloxacina, y del 60.0% frente a roxitromicina. La presencia de U. urealyticum y M. hominis en forma concomitante (n = 73) mostró una sensibilidad del 93.2% frente a doxiciclina, del 46.6% ante ofloxacina y del 21.7% a roxitromicina (Figura 1).
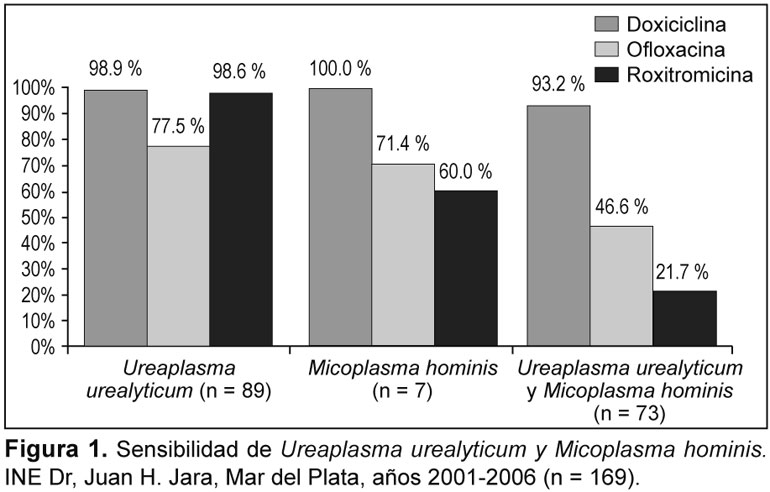
El resultado negativo para la detección de estos microorganismos no excluyó además el aislamiento de otros agentes, tanto de transmisión sexual como de otros gérmenes oportunistas.
Conclusión
Ureaplasma urealyticum fue detectado más frecuentemente que M. hominis a partir de muestras clínicas de pacientes consultantes a un servicio específico de atención de enfermedades de transmisión sexual y sida.
Estos resultados de frecuencia de aislamientos concuerdan con lo comunicado por otros autores en distintos trabajos, en los cuales la prevalencia de U. urealyticum está por encima de la de M. hominis y también de los aislamientos simultáneos.9-13
Tanto la presencia de U. urealyticum como la de M. hominis resultaron superior en los pacientes de sexo femenino. Candida albicans resultó el microorganismo más asociado a la presencia tanto de U. urealyticum como de M. hominis.
En cuanto a la estimación de la sensibilidad a los antimicrobianos ensayados, los dos microorganismos estudiados, tanto en presentaciones monomicrobianas como asociadas, mostraron mayor sensibilidad a la doxiciclina.
Cabe aclarar que como la detección de M. hominis sin la presencia asociada con U. urealyticum presentó un valor de prevalencia muy bajo, la distribución de la sensibilidad-resistencia a los tres antibióticos ensayados resultó estadísticamente no significativa (p = 0.16), a diferencia de U. urealyticum, que tanto en presentaciones monomicrobianas como asociadas a M. hominis mostró distribuciones estadísticamente significativas (p < 0.0001). En el caso de U. urealyticum, la doxiciclina y la roxitromicina, no mostraron diferencias significativas entre sí, pero fueron superiores a la oflaxacina (p < 0.001).
La tendencia de estos resultados de sensibilidad antibiótica se asemeja, aunque con algunas disparidades, con lo informado por otros trabajos,9,10 en los que la mayor sensibilidad se encontró frente a doxiciclina, tanto para U. urealyticum como para M. hominis, y también ante aislamientos simultáneos.
En este trabajo no se estudiaron posibles factores de riesgo como las enfermedades inmunosupresoras (p. ej.: infección por el virus de la inmunodeficiencia humana), la relación de pareja (estable, ocasional o conducta sexual promiscua) o el uso de dispositivos intrauterinos asociados a la detección de U. urealyticum y M. hominis.
Ante los datos obtenidos resulta necesaria la intensificación de la detección de estos microorganismos potencialmente patógenos para monitorizar su circulación en la población.
 Bibliografía del artículo
Bibliografía del artículo
3. Taylor-Robinson D, Ainsworth JG, McCormack WM. Genital mycoplasmas. In: Holmes KK, Sparling, PF, Mardh P-A, et al. Sexually transmitted diseases. McGraw-Hill, Nueva York, pp. 533-548, 2004.
4. Kilic D, Basar MM, Kaygusuz S, Yilmaz E, Basar H, Batislam E. Prevalence and treatment of Chlamydia trachomatis, Ureaplasma urealyticum, and Mycoplasma hominis in patients with non-gonococcal urethritis. Jpn J Infect Dis 57(1):17-20, 2004.
5. Horner P, Thomas B, Gilroy CB, Egger M, Taylor-Robinson D. Role of Mycoplasma genitalium and Ureaplasma urealyticum in Acute and Chronic Nongonococcal Urethritis. Clinical Infectious Diseases 32:995-1003, 2001.
6. Ramírez Isarraraz C, Casanova Román G, Menocal Tobías G, Ortiz Ibarra FJ, Ahued Ahued R. Prevalencia de la infección cervicovaginal por Mycoplasma hominis y Ureaplasma urealyticum en pacientes ginecológicas del Instituto Nacional de Perinatología. Enf Inf y Microbiología 24(1), 2004.
7. Eymin G, Fich F. Enfermedades de transmisión sexual. Disponible en: http://escuela.med.puc.cl/publ/TemasMedicinaInterna/pdf/EnfTransmisionSexual.pdf, 2003. Último acceso, 4 de diciembre de 2012.
8. Keane FE, Thomas BJ, Gilroy CB, Renton A, Taylor-Robinson D. The association of Mycoplasma hominis, Ureaplasma urealyticum and Mycoplasma genitalium with bacterial vaginosis: observations on heterosexual women and their male partners. Int J STD AIDS 11(6):356-60, 2000.
9. Solís Martínez R, Vázquez Castillo T, Celis S, Hernández Callejas L. Susceptibilidad de Mycoplasma hominis y Ureaplasma urealyticum ante diferentes antibióticos. Revista Médica de la Universidad Veracruzana 6(2), 2006.
10. Fagundo R, Sánchez A, Jáuregui J. Comportamiento antimicrobiano de aislamientos clínicos de Mycoplasma hominis y Ureaplasma urealyticum así como la evolución de su resistencia en un periodo de cinco años. Labciencia 14(2), 2006.
11. Guo X, Ye Z, Deng R. Male urogenital tract mycoplasma infection and drug-resistance evolution. Zhonghua Nan Ke Xue 10(2): 122-4, 2004.
12. Rivera JA, Centeno TM, Santellan OM, Rodríguez PN. Prevalencia de Ureaplasma urealyticum en mujeres. Rev Mex Patol Clin 51(1):33-36, 2004.
13. Zuo CX, Huang JH, Chen J, Lu JY, Xiang YP. Female urogenital mycoplasma infection and drug sensitivity status in Changsha. Nan Fang Yi Ke Da Xue Xue Bao 26(6):831-2, 836, 2006.
14. Karabay O, Topcuoglu A, Kocoglu E, Gurel S, Gurel H, Ince NK. Prevalence and antibiotic susceptibility of genital Mycoplasma hominis and Ureaplasma urealyticum in a university hospital in Turkey. Clin Exp Obstet Gynecol 33(1):36-8, 2006.
15. Boletín de Patologías de la Vigilancia intensificada. Ministerio de Salud de la Nación. República Argentina. 2006. Disponible en: http://msal.gov.ar/htm/site/sala_situacion/PANELES/boletines/Boletin_PatologiasVigilancia.xls. Último acceso, 4 de diciembre de 2012.
16. Galarza P. IV Curso “Enfermedades de Transmisión Sexual: Diagnóstico de Laboratorio de las Infecciones Genitales”. Instituto Nacional de Enfermedades Infecciosas-Administración Nacional de Laboratorios e Institutos de Salud, Argentina, 2002.
17. Manual de Procedimientos Diagnósticos de Laboratorio y Pruebas de Sensibilidad Antimicrobiana de Neisseria gonorrhoeae. II Curso de Actualización en Diagnóstico y Sensibilidad Antimicrobiana de Neisseria gonorrhoeae. I Taller de Evaluación del Programa de Control de Calidad. Instituto Nacional de Enfermedades Infecciosas-Administración Nacional de Laboratorios e Institutos de Salud. Argentina, 2003. Disponible en: http://www.cdc.gov/ncidod/dbmd/gss/publications/documents/Argentina-LevelI/Manual_procedimientos.pdf. Último acceso, 4 de diciembre de 2012.
18. Lennette EH, Balows A, Hausler WJ, Truant JP. Microbiología Clínica. 3ª edición. Buenos Aires: Editorial Médica Panamericana 16:201-225, 1982.
19. Winn W, Allen S, Janda W, Koneman E, Procop G, Schreckenberger P, Woods G. Koneman's color atlas and textbook of diagnostic microbiology. Sixth Edition. Lippincott Williams & Wilkins, Baltimore-Philadelphia, 13:672-745, 2006.
|
|
©
Está
expresamente prohibida la redistribución y la redifusión de todo o parte de los
contenidos de la Sociedad Iberoamericana de Información Científica (SIIC) S.A. sin
previo y expreso consentimiento de SIIC |

|
|



