|
|
Recepción del artículo: 5 de enero, 2013
|
|
Aprobación: 28 de febrero, 2013
|
 Conclusión breve
Conclusión breve
A apendicite aguda continua sendo uma doença plena de mistérios. Os avanços em imaginologia (radiografia abdominal, ultrassom, tomografia computadorizada, ressonância magnética e cintilografia) tendem a reduzir os diagnósticos falsos, tanto positivos quanto negativos.
 Resumen
Resumen
Apesar de os distúrbios associados à dor do lado direito do abdome serem conhecidos há centenas de anos, sob diferentes nome e presumíveis fisiopatologias, a apendicite aguda continua sendo uma doença plena de mistérios. Por esse motivo, sua história é fascinante e, até hoje, descobrem-se sinais associados a sua presença.
As causas e a evolução da apendicite aguda não são bem compreendidas e, por falta esse controle, o apêndice, quando inflamado, é removido. Não há sintomas ou sinais patognomônicos dessa afecção. Dor do flanco direito combinada com hiporexia, febre e leucocitose podem ser encontradas em diversas outras doenças além da apendicite, a exemplo de inflamações ginecológicas, colecistite, nefrolitíase, linfadenite mesentérica, diverticulite do ceco, do cólon ascendente ou de Meckel, ileíte, etc. Na maior parte dos casos, o diagnóstico é estabelecido por métodos invasivos, como laparoscopia e laparotomia. De acordo com a literatura, cerca de 20% de diagnósticos errados são aceitáveis.
Os avanços em imaginologia (radiografia abdominal, ultrassom, tomografia computadorizada, ressonância magnética e cintilografia) tendem a reduzir os diagnósticos falsos, tanto positivos quanto negativos. Um novo sinal radiográfico baseado na dilatação cecal com imagem de acúmulo fecal em seu interior tem sido muito útil no diagnóstico de apendicite aguda, apresentando uma acurácia de 97% e valor preditivo negativo de 98%. Mais estudos são necessários para compreender melhor essa doença.
 Palabras clave
Palabras clave
apendicite, apendicitis, história, historia, propedêutica, propedéutica, diagnóstico, diagnóstico, radiografia, radiografía
Clasificación en siicsalud
 Artículos originales> Expertos del Mundo>
Artículos originales> Expertos del Mundo>
página www.siicsalud.com/des/expertos.php/127970
Especialidades
 Principal: Cirugía, Diagnóstico por Imágenes,
Principal: Cirugía, Diagnóstico por Imágenes,
 Relacionadas: Educación Médica, Emergentología,
Relacionadas: Educación Médica, Emergentología,
 Enviar correspondencia a:
Enviar correspondencia a:
Andy Petroianu, Universidade Federal de Minas Gerais, MG 30130, Belo Horizonte, Brasil
Acyte Appendictis: Historical Aspects and Radiological Diagnosis
 Abstract
Abstract
In spite of disturbances associated with the right side abdominal pain having been described since centuries ago under many different names and presumable pathophysiologies, the appendicitis is still a disease full of mysteries. Historical aspects of this disease are fascinating topic of study and many signs associated to it have been still described.
The aetiology of acute appendicitis is not well understood, for this reason such a disease cannot be controlled and the appendix is removed when inflamed. No symptom or sign may be ascribed to acute appendicitis as patognomonic. The right flank pain combined with hyporexia, fever and increasing number of leukocytes is found not only in appendicitis, but also in gynaecologic inflammatory disturbances, cholecystitis, nephrolithiasis, mesenteric lymphadenitis, diverticulitis of caecum, colon and Meckel's, ileitis, etc. Thus, in most of cases, the diagnosis is definitively established only during an invasive procedure, and, according to literature, a rate as high as 20% of misdiagnosis during appendectomy is acceptable. The advances in imaginology (abdominal radiography, ultrasound, CT scan, magnetic resonance and scintigraphy) trend to diminish the false positive or negative diagnosis. A new radiographic sign based on the presence of faecal loading in a large caecum is helpful to the diagnosis of acute appendicitis, with a accuracy of 97% and negative predictive value of 98%. More studies are necessary to understand this disease.
 Key words
Key words
appendicitis, history, propedeutics, diagnosis, radiography
APENDICITE AGUDA: HISTÓRICO E (HISTORIAL Y) DIAGNÓSTICO RADIOGRÁFICO
|
(especial para SIIC © Derechos reservados) |
|
Artículo completo
Introdução
Apendicite aguda é a urgência cirúrgica abdominal mais frequente. O risco de desenvolvê-la durante a vida é de 7%, em uma incidência populacional de 11 casos por 10 000 habitantes por ano. Essa afecção pode surgir em qualquer idade, mas é mais encontrada entre os 15 e os 30 anos (23 casos por 10 000 habitantes por ano).1-4
Há predomínio no sexo masculino em proporção 1.1 a 3 casos para cada caso no sexo feminino. Por outro lado, a incidência de erros diagnósticos é muito maior entre as mulheres, com incidência de 24% a 42% de erros em relação aos 12% a 23% de erros entre os homens. A maioria dos pacientes com apendicite são brancos (74%), enquanto os negros perfazem apenas 5% dessa casuística.5,6
Aspectos históricos
A apendicite era muito rara no passado. Não há registro de quadro clínico sugestivo de apendicite até o Renascimento. Os primeiros desenhos de apêndice foram feitos por Leonardo Da Vinci, em 1492, ao descrever uma estrutura adjacente ao ceco, denominada por ele de "orelha do ceco". Berengario Da Carpi, médico e anatomista, descreveu o apêndice em 1521 e, em 1543, Andreas Vesalius publicou a primeira ilustração detalhada desse órgão.
Após os estudos de Morgagni, publicados em 1719, pouca informação foi acrescentada aos conhecimentos anatômicos do apêndice. A morfologia desse órgão já estava estabelecida, porém suas doenças e tratamentos permaneceram controversos por mais 300 anos.
Jean Fernel, médico da corte francesa no tempo da Catherine de Medici, fez a primeira descrição de tiflite aguda (termo derivado do grego typhlon, que significa ceco) no ano de 1554, em uma menina de 7 anos, que morreu de apendicite perfurada. À autópsia, Fernel percebeu obstrução da luz cecal, acompanhada de necrose e perfuração, com consequente extravasamento do conteúdo intestinal para a cavidade abdominal. Posteriormente, outros médicos, cirurgiões e anatomistas também descreveram essa condição. Até o grande fisiologista John Hunter encontrou o apêndice gangrenado na autopsia de um coronel chamado Dalrymple, em 1767.
Em 1711, Lorenzo Heister, professor de cirurgia em Helmstedt, foi o primeiro a sugerir que o apêndice era o local onde iniciava a inflamação, que se estendia até o ceco e causava a tiflite aguda. Claudius Amyand, cirurgião do rei George II, realizou a primeira remoção apendicular conhecida, em Londres, no ano de 1735. Ele operou um menino de 11 anos por causa de uma hérnia escrotal, cujo conteúdo era um apêndice perfurado, com extravasamento fecal. O apêndice foi ressecado e a hérnia tratada, com recuperação completa do paciente. No ano 1839, Bright e Addison, médicos do Hospital Guy, descreveram detalhadamente os sintomas da apendicite e observaram que o apêndice era causa de muitas das infamações pélvicas.
Reginald Heber Fitz relacionou a apendicite com a perfuração cecal e consequente formação do abscesso no quadrante inferior direito. Fitz foi professor de anatomia patológica na Universidade de Harvard. Em 1886, ele apresentou para a Associação Médica Americana o artigo intitulado Perforating inflammation of the vermiform appendix with special reference to its early diagnosis and treatment. Nesse trabalho ele descreveu o quadro clínico da apendicite e propôs a remoção do apêndice logo no início dos sintomas. Willard Parker, de Nova York, publicou, em 1867, seus bons resultados com a drenagem de abscessos apendiculares desde 1843.
Em 1880, Lawson Tait operou uma jovem de 17 anos e removeu um apêndice gangrenado. Abraham Groves, de Ontário, em 1883, removeu um apêndice inflamado de um menino de 12 anos, que se queixava de dor no flanco inferior direito e apresentava rigidez muscular local. Em 1884, Mikulicz também realizou uma apendicectomia, mas sua paciente não sobreviveu. Em 1885, Kronlein, em Zurique, e Charter-Symonds, em Londres, tiveram sucesso ao realizarem apendicectomias. Morton, de Philadelphia, em 1887, relatou que teve sucesso em uma apendicectomia. Charter-Symonds de Londres retirou o apêndice e drenou o abscesso pélvico de uma paciente com 27 anos de idade. Essas intervenções realizadas ainda em fase inicial da apendicite reduziram a mortalidade de 50% para 15%.
Em uma apresentação realizada na Sociedade de Cirurgia de Nova York in 1889, Charles McBurney descreveu a sua experiência com a remoção do apêndice e indicou onde a dor apendicular era mais intensa. Esse local tornou-se conhecido como ponto de McBurney. Segundo esse cirurgião, a operação deve ocorrer no início do processo, para evitar suas complicações. As recomendações de McBurney, há mais de um século, continuam válidas até hoje.
A incisão oblíqua sobre o ponto de McBurney é também conhecida pelo seu nome, apesar de ela já ter sido descrita por Lewis McArthur, em Chicago, em 1894. Elliot apresentou, em 1896, a pequena incisão transversa sobre o ponto de McBurney.
Nada de importante aconteceu nos 90 anos seguintes, até que Semm, um ginecologista alemão desenvolveu, em 1980, a abordagem laparoscópica para operações abdominais. Durante quase um decênio, esse procedimento foi desacreditado na prática cirúrgica. Entretanto, hoje a apendicectomia laparoscópica é considerada o tratamento padrão para apendicite aguda.
A ideia de que a apendicite pode resolver-se espontaneamente não é nova. Em 1908, Alfred Stengel escreveu: “Treated in a purely medical or tentative manner, the great majority of patients with appendicitis recover”. O primeiro sucesso relatado com o tratamento conservador da apendicite ocorreu a bordo de um submarino durante a Segunda Guerra Mundial. Essa prática continuou a ser utilizada mais amplamente em outros navios de guerra americanos. A primeira descrição desse método terapêutico foi feita por Coldrey, em 1959. Seu índice de falha terapêutica (15.4%) resultou de tentativa de tratamento conservador em pacientes com apendicite gangrenosa. Nessa situação, indicou-se apendicectomia, que resolveu todos os casos, com sucesso.1,2,5-9
Diagnóstico
O diagnóstico de apendicite é um desafio mesmo para médicos experientes e é predominantemente clínico. O diagnóstico correto previne operações desnecessárias, com risco de complicações. A probabilidade de apendicite depende da idade, fatores predisponentes e quadro clínico. Não existe sintoma, sinal ou exame complementar patognomônico de apendicite aguda. Deve-se conduzir cada caso com vista a excluir outras afecções e reforçar a possibilidade de ser apendicite aguda.1,2,4,6,7
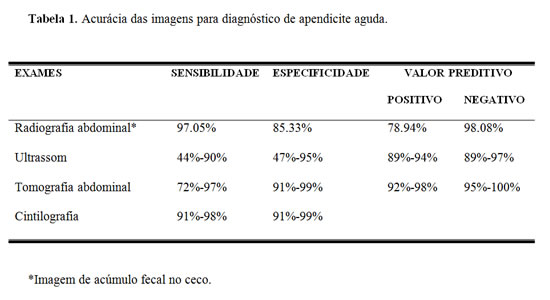
Estudos imaginológicos são pertinentes somente nos casos em que os exames clínico e laboratorial não forem conclusivos para o diagnóstico de inflamação apendicular. Apesar da elevada sensibilidade e especificidade dos exames de imagem, a incidência de apendicectomia negativa não foi alterada por eles. Seu maior valor é confirmar o diagnóstico presumível e registrá-lo em caso de erro diagnóstico (Tabela 1).10-15
Diagnóstico radiográfico
A radiografia simples de abdome pode ser realizada em todos os hospitais e independe de imaginologista ou experiência destacada do observador. Esse exame é obrigatório no abdome agudo, entretanto, em presença de apendicite aguda ele não tem sido adequadamente valorizado. Segundo a literatura, a presença de fecalitos no apêndice, o apagamento das bordas do músculo psoas direito, alça sentinela de íleo terminal e outros aspectos radiográficos mais raros são pouco úteis no diagnóstico de apendicite, com índice de acerto inferior a 40%.10,13,16,17
Essa radiografia, em incidência anteroposterior, apresenta anormalidades em 24% a 95% dos casos de apendicite aguda, dependendo de seu estádio e dos parâmetros de análise. Os sinais sugestivos de apendicite incluem fecalitos apendiculares (13% a 22%), ar dentro do apêndice, distensão do íleo terminal, ceco e cólon ascendente (alça sentinela, ou íleo adinâmico localizado), perda dos limites precisos da parede cecal, perda dos limites do músculo psoas, escoliose lombar com concavidade para a direita, aumento da densidade da região sacrolilíaca, pneumoperitônio periapendicular ou subfrênico (45% a 100% dos casos com perfuração apendicular), massa na região apendicular. No entanto, nenhum desses sinais é específico para apendicite e podem ser encontrados em 38% a 60% das pessoas sem apendicite (Tabela 2).10,13,14,16

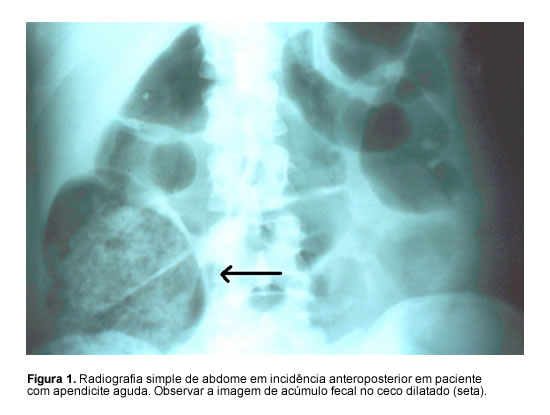
Desde 1999, estamos estudando um novo sinal radiográfico para diagnóstico de apendicite aguda. Caracteriza-se por imagem de acúmulo fecal no ceco, que pode estar dilatado (Figura 1).17-19
Em um estudo prospectivo, verificamos a presença desse sinal em 100 pacientes com apendicite aguda, 100 com colecistite aguda, 100 com litíase ureteral direita e 100 com doença inflamatória aguda pélvica de origem ginecológica. O sinal radiográfico de dilatação cecal com imagem de acúmulo fecal foi encontrado em 97 doentes com apendicite aguda, 13 com colecistite aguda, 19 com ureterolitíase e 12 com doença inflamatória tubária ou ovariana. Estudando radiografias simples de abdome em pacientes sem afecção abdominal, observou-se a presença desse sinal em 16% dos exames. Essa constatação revela que esse sinal existe em algumas pessoas, mesmo sem doença no abdome, porém sua incidência é elevada somente na apendicite aguda.18,19
A sensibilidade desse sinal para apendicite aguda é de 97% e sua especificidade para essa afecção é de 85%, quando comparada com outras inflamações agudas abdominais direitas. O mais destacado é seu valor preditivo negativo, que é de 98 %, significando que, na ausência desse sinal, a possibilidade de o paciente ter apendicite é de 2%.18,19
Em outro estudo prospectivo com 60 pacientes portadores de apendicite aguda, o sinal radiográfico foi encontrado no pré-operatório de todos eles. No dia seguinte à apendicectomia, esse sinal desapareceu em 94% desses pacientes.18,19
Esse sinal é provavelmente decorrente de íleo cecal, provocado pela inflamação apendicular. A dismotilidade do ceco leva a acúmulo de fezes e dilatação, que são vistos, não somente nas radiografias simples de abdome, mas também ao ultrassom, tomografia e ressonância magnética. Contudo, a radiografia simples de abdome, que pode ser realizada em decúbito dorsal ou ortostatismo é o exame mais simples e disponível em todos os hospitais, sendo útil para subsidiar o diagnóstico de apendicite aguda.17-19
Considerações finais
O apêndice continua sendo um órgão cheio de mistérios. Apesar de ser intensamente estudado, em milhares de pesquisas, abordando todos os aspectos a ele relacionados. Desconhece-se seu papel no organismo e sua fisiopatologia também não foi estabelecida ainda. Os avanços da medicina e da cirurgia contribuíram para propedêutica mais apurada com menor índice de erros e indicações cirúrgicas mais precisas.
 Bibliografía del artículo
Bibliografía del artículo
1. Andersson RE. The natural history and traditional management of appendicitis revisited. World J Surg 31:86-92, 2006.
2. Doria AS. Optimizing the role of imaging in appendicitis. Pediatr Radiol 39(Suppl 2):S144-S148, 2009.
3. Ebell MH. Diagnosis of Appendicitis. Am Fam Physician 77:828-830, 2008.
4. Evans SRT. Appendicitis. Ann Surg 244:661-662, 2006.
5. Graffeo CS, Counselman FL. Appendicitis. Emerg Med Clin N Am 14:653-671, 1996.
6. Hawkins JD, Thirlby RC. The accuracy and role of cross-sectional imaging in the diagnosis of acute appendicitis. Adv Surg 43:13-22, 2009.
7. Hernandez R, Jain A, Rosiere L, Henderson SO. A prospective clinical trial evaluating urinary 5-hydroxyindoleacetic acid levels in the diagnosis of acute appendicitis. Am J Emerg Med 26:282-286, 2008.
8. Hlibczuk V, Dattaro JA, Jin Z, Falzon L. Brown MD. Diagnostic accuracy of noncontrast computed tomography for appendicitis in adults. Ann Emerg Med 55:51-59, 2010.
9. Humes DJ, Simpson J. Acute appendicitis. Br Med J 333:530-534, 2006.
10. Morrow SE, Newman KD. Current management of appendicitis. Sem Pediat Surgery 16:34-40, 2007.
11. Neumayer L, Kennedy, A. Imaging in appendicitis. Obstet Gynecol 102:1404-1409, 2003.
12. Petroianu A, Oliveira Neto JE, Alberti LR. Incidência comparativa da apendicite aguda em população miscigenada, de acordo com a cor da pele. Arq Gastroenterol 41:24-6, 2004.
13. Petroianu A. Faecal loading in the caecum as a new radiological sign of acute appendicitis. Radiography 11:198-200, 2005.
14. Petroianu A, Alberti LR, Zac RI. Faecal loading in the caecum as a new radiological sign of acute appendicitis. World J Gastroenterol 11:4230-2, 2005.
15. Petroianu A, Alberti LR, Zac RI. Assessment of the persistence of faecal loading in the caecum in presence of acute appendicitis. Int J Surg 5:11-6, 2007.
16. Prystowsky JB, Pugh CM, Nagle AP. Acute appendicitis. Curr Probl Surg 42:688-692, 2005.
17. Rybkin AV, Thoeni RF. Current concepts in imaging of appendicitis. Radiol Clin N Am 45:411-422, 2007.
18. Sivit CJ. Imaging the child with right lower quadrant pain and suspected appendicitis: current concepts. Pediatr Radiol 34:447-53, 2004.
19. Smith DC. Appendicitis, appendectomy, and the surgeon. Bull Hist Med 70:414-441, 1996.
20. Williams GR. A history of appendicitis Ann Surg 197:495-506, 1983.
|
|
©
Está
expresamente prohibida la redistribución y la redifusión de todo o parte de los
contenidos de la Sociedad Iberoamericana de Información Científica (SIIC) S.A. sin
previo y expreso consentimiento de SIIC |

|
|



