|
Coautores
PL Miranda Reyes* F Díaz García* I González Ferro* F Barbosa Ramos** J Codorniu Furet**
Hospital General Universitario Dr Juan Bruno Zayas Alfonso, Santiago de Cuba, Cuba*
Hospital Universitario Saturnino Lora Torres, Santiago de Cuba, Cuba**
|
|
Recepción del artículo: 18 de noviembre, 2012
|
|
Aprobación: 3 de enero, 2013
|
 Conclusión breve
Conclusión breve
La enfermedad de La Peyronie se asocia con dolor o parestesia a la erección, curvatura y disminución de la turgencia del pene. La combinación de interferón y terapia con láser resulta más eficaz que su empleo por separado, por lo que se recomienda su incorporación como terapéutica de esta afección.
 Resumen
Resumen
Objetivo: Evaluar comparativamente los resultados del tratamiento con interferón, láser y su asociación en un grupo de sujetos con la enfermedad de La Peyronie. Método: Se realizó un estudio experimental para evaluar los principales resultados del tratamiento de la enfermedad de La Peyronie con interferón y láser, en el Hospital Provincial Universitario Saturnino Lora Torres y en el Hospital General Universitario Dr. Juan Bruno Zayas Alfonso de la ciudad de Santiago de Cuba, desde enero de 2003 hasta julio de 2005. Quedaron incluidos 96 pacientes, divididos en tres grupos de tratamiento: interferón, láser e interferón más láser. Luego de la evaluación inicial se inició el tratamiento que duró 28 semanas, con reevaluaciones a los 6 y 12 meses de terminado éste. Resultados: Los resultados finales del tratamiento con interferón y láser combinado fueron mejoría de los síntomas (84.7%), disminución del tamaño de la placa fibrosa (90.6%) y de la curvatura del pene (87.5%). Conclusiones: La combinación de ambas terapias resultó ser más eficaz que su empleo por separado, por lo que se recomienda su incorporación como otra terapéutica en la enfermedad de La Peyronie.
 Palabras clave
Palabras clave
enfermedad de La Peyronie, interferón, láser
Clasificación en siicsalud
 Artículos originales> Expertos del Mundo>
Artículos originales> Expertos del Mundo>
página www.siicsalud.com/des/expertos.php/125254
Especialidades
 Principal: Cirugía, Urología,
Principal: Cirugía, Urología,
 Relacionadas: Farmacología,
Relacionadas: Farmacología,
 Enviar correspondencia a:
Enviar correspondencia a:
Luis Hilario Candebat Montero, Hospital Universitario Saturnino Lora Torres Servicio de Urología, Santiago de Cuba, Cuba
Peyronie's disease: treatment with interferon and laser
 Abstract
Abstract
Objectives: To evaluate and compare the results of treatments with interferon and laser and their association in a group of patients with Peyronie's disease. Methods: We performed an experimental study to evaluate the main results of the treatment of Peyronie's disease with interferon and laser at the Hospital Provincial Universitario Saturnino Lora Torres and at the Hospital General Universitario Dr. Juan Bruno Zayas Alfonso in the city of Santiago de Cuba from January 2003 to July 2005. Ninety-six patients were included and divided into three treatment groups: interferon, laser and interferon plus laser. After initial evaluation, treatment began and continued for 28 weeks, with reevaluation six and 12 months after the end of treatment. Results: Final results with combined interferon and laser were: improvement in symptoms 84.7%, decrease in the size of the fibrous plaque 90.6% and decrease of penile curvature 87.5%. Conclusions: The combination of both therapies was more effective than each of them used separately. The recommendation is to incorporate this treatment as another therapeutic alternative in Peyronie's disease.
 Key words
Key words
Peyronies disease, interferon, laser
ENFERMEDAD DE LA PEYRONIE: TRATAMIENTO CON INTERFERÓN Y LÁSER
|
(especial para SIIC © Derechos reservados) |
|
Artículo completo
Introducción
En 1267, Teodorico escribió un capítulo sobre los “tubérculos” del pene. En 1561, Falopius describe la enfermedad en un caso, luego en 1704 la señala Frederick Ruysch. La enfermedad de La Peyronie fue informadaa por primera vez en el ámbito científico por François Gigot de La Peyronie, cirujano del rey Luis XIV, en la academia de París en 1743, en un tratado de trastornos de la eyaculación. El caso descrito correspondía a un sujeto que, debido a una estenosis uretral, eyaculaba retrógradamente en su vejiga. Presentaba una especie de “cuentas de rosario” (nódulos) que recorrían toda la cara dorsal del pene y hacían que éste se incurvara dorsalmente durante la erección.1,2
Afecta con más frecuencia a individuos de raza blanca, entre la cuarta y la sexta décadas de la vida. Puede aparecer asociada con la enfermedad de Dupuytren o contractura de la aponeurosis palmar. Otras vinculaciones posibles, pero menos frecuentes, son la enfermedad de Ledderhouse o fibromatosis de la aponeurosis plantar y la existencia de tejido fibroso en el lóbulo de la oreja. La asociación de La Peyronie, Dupuytren y placa fibrosa en la oreja recibe el nombre de tríada de Gallizia; la asociación entre La Peyronie, Dupuytren y Ledderhouse se denomina distrofia fibrosa simple.2,3
La incidencia conocida es de aproximadamente un 4%. Pero probablemente la realidad supere el registro estadístico, pues no pocos pacientes, por el temor y la vergüenza, retrasan la búsqueda de ayuda médica o no la solicitan. Debido a este patrón de conducta, muchos pacientes no saben si en su familia otros individuos han padecido la enfermedad, lo que dificulta establecer el papel de la herencia en su aparición. A pesar de esto y sobre la base de nuevas evidencias, no puede descartarse esta posibilidad.
A pesar de su antigüedad, la causa de esta enfermedad no está bien entendida. Desde hace algún tiempo se plantea una base inmunogenética, lo cual proviene de estudios que demuestran la presencia de anticuerpos antinucleares al menos en algunos de los pacientes con enfermedad de La Peyronie, la hipergammaglobulinemia y la asociación con otras entidades fibroblásticas. Además, se ha encontrado una mayor incidencia, en relación con la población sana, de asociación con ciertos antígenos de histocompatibilidad (HLA), específicamente B-27 y un pequeño grupo B-7, así como asociaciones con el antígeno HLA, clases DR-3 y DQ-2. Más recientemente se ha comprobado un aumento en la expresión de la proteína TGF-beta1 en la albugínea de estos pacientes; este factor transformador del crecimiento es una citoquina conocida en la inducción de la fibrosis tisular (fibrosis hepática, fibrosis pulmonar, etcétera).4,5
Numerosas teorías mencionan el trauma coital como la causa más probable.6 Muchas posiciones y prácticas que los varones jóvenes adoptan durante el contacto sexual conllevan un excesivo esfuerzo de torsión y presión sobre el pene. El trauma del pene erecto, a veces mínimo, provoca en individuos susceptibles una lesión microvascular repetitiva, la cual no desaparece como sucede en la reparación normal, ya sea debido a una incapacidad para eliminarla o a una deposición adicional de fibrina, consecutiva al reiterado traumatismo.7
Respecto de la histopatología, la enfermedad se clasifica por etapas: una etapa inicial, de corto tiempo de evolución, que provoca parestesia en el pene, y en la que se palpa un engrosamiento de los cuerpos cavernosos. Una segunda etapa o inflamatoria, que histológicamente comienza por vasculitis e infiltrado celular o inflamatorio perivascular con proliferación endotelial, que afecta los pequeños vasos localizados en una banda de tejido areolar o conectivo. Hay dolor peniano en la erección y se palpan las placas fibrosas. Se señala desviación del pene (curvatura) en la erección. La tercera etapa, tardía o degenerativa, de esclerohialinosis establecida, suele estar acompañada de calcificación u osificación. En esta fase también puede existir formación de una curvatura constrictora en la zona de la placa y flacidez distal en la erección; no hay dolor.8,9
La presencia de la placa fibrosa dificulta el llenado y la distensión del correspondiente cuerpo cavernoso durante la erección. En consecuencia, y por el predominio del cuerpo cavernoso contralateral, se produce la curvatura del pene hacia el mismo lado en que ésta se encuentra. Tal situación produce molestias dolorosas durante el contacto sexual.
Una notoria desviación del pene erecto, añadido a la flacidez del cuerpo cavernoso por delante de la localización de la placa fibrosa, puede ser motivo, en estos pacientes, de dificultad para la penetración sexual.
En resumen, los pacientes refieren presentar dolor o parestesia a la erección, curvatura y disminución de la turgencia del pene. La deformidad del órgano puede ser grave e impedir una penetración vaginal satisfactoria, lo que influye en el estado psíquico de los pacientes afectados.
En el examen físico del órgano se constatan una o varias áreas fibrosas, de tamaño variable, que se localizan cerca de la línea del eje peniano. Además, es importante precisar la dirección y el ángulo de la curvatura del pene erecto.
Exámenes complementarios
Además de los antecedentes, los síntomas y los signos, el diagnóstico de esta enfermedad se apoya en los siguientes estudios: en primer lugar, para la visualización de la placa: a) Ecografía. Alta fiabilidad diagnóstica. Brinda una determinación exacta del tamaño, la localización y el número de placas, que aparecen como hiperecogénicas, con una resolución entre 1 mm y -2 mm.7 b) Cavernosografía. Estudio invasivo y de escasa utilidad clínica. No se aconseja su utilización a menos que se trate de una cavernosografía dinámica para el estudio de una disfunción eréctil asociada. c) Resonancia magnética nuclear. Ofrece información más precisa y objetiva que la ecografía, pero su elevado costo impide que pueda ser utilizado como método diagnóstico de rutina.
En segundo lugar, para medir la curvatura: a) Fotografía peniana y prueba de Kelâmi. Inducida la erección, se realizan fotografías del pene en tres proyecciones: cráneo-caudal, lateral y antero-posterior. Kelâmi elaboró un sistema de cinco líneas para determinar el ángulo de desviación. Las incurvaciones menores de 15° carecen de importancia, salvo que sean dolorosas o provoquen dispareunias. Cuanto más rebasen los 30°, pueden producir mayor dificultad o hasta impedir la penetración sexual. b) Erección artificial inducida por vacío o por perfusión intracavernosa de fármacos vasoactivos.
En tercer lugar, para evaluar la disfunción eréctil: en los casos en que exista disfunción eréctil asociada, habrá que realizar el diagnóstico diferencial entre un origen orgánico y uno psicógeno. Se utilizarán las pruebas protocolizadas en el estudio de la disfunción eréctil: ecografía Doppler, cavernosografía y cavernosometría.
Tratamiento
Médico
Se han utilizado vitamina E, tamoxifeno, colchicina, potaba o pabex, verapamilo, interferón (IFN) alfa recombinante, ultrasonido terapéutico, láser de onda corta, etc. Ningunos de estos ha encontrado aceptación amplia, por sí solos, porque no han resultado ser definitivamente eficaces.
Quirúrgico
Muchos autores recomiendan el plazo de espera de un año desde la primera consulta y otros, después de 6 meses de tratamiento médico no satisfactorio.15-24 En nuestra experiencia, lo utilizamos si existen placas calcificadas en la ecografía peniana o si la enfermedad tiene 2 años o más de evolución y dificulta una actividad sexual satisfactoria.
En resumen, el tratamiento inicial para el paciente es conservador, con conducta expectante y médica. La terapia quirúrgica es reservada para los sujetos con deformidad peniana grave que impide el acto sexual o cuando existen calcificaciones de las placas a la ecografía.
El efecto oxigenador-celular y la aceleración del metabolismo protoplasmático normal de cada célula, aplicado sobre un tejido que sufre los trastornos vasculares consecuentes a la respuesta inflamatoria, darán lugar a una vasodilatación de los esfínteres precapilares restableciéndose la circulación microcapilar normal. El efecto analgésico obtenido por la acción fotoeléctrica del láser diódico sobre las fibras nerviosas nociceptivas se ve reforzado por la desaparición del foco inflamatorio de los productos acumulados de desecho celular, normalizándose la concentración tisular de las sustancias productoras de dolor.
El efecto del láser de baja intensidad, tipo helio-neón (He-Ne), se deriva de un aumento de la oxigenación tisular, secundario a una vasodilatación local, lo que alivia el dolor.10
En el mundo desarrollado, y también en nuestro país, se han realizado estudios acerca del empleo de ambos métodos, por separado, en el tratamiento de la enfermedad. Pero, por más exhaustiva que ha sido la búsqueda realizada no se encontró referencia alguna acerca del empleo combinado de los dos. De ahí que el tratamiento de la enfermedad de La Peyronie con IFN y láser asociado, investigación motivo del presente trabajo, resulte muy novedoso.
Objetivos
El objetivo general fue evaluar comparativamente los resultados del tratamiento con IFN, láser y su asociación en un grupo de sujetos con enfermedad de La Peyronie.
En forma específica, se buscó determinar la mejoría clínica y ecográfica de estos sujetos durante un período determinado, y proponer esta novedosa combinación terapéutica para esta enfermedad.
Método
Se realizó un estudio experimental para evaluar los principales resultados del tratamiento de la enfermedad de La Peyronie con IFN y láser, en el Hospital General Universitario Dr. Juan Bruno Zayas Alfonso y el Hospital Provincial Universitario Saturnino Lora Torres de la ciudad de Santiago de Cuba, desde enero de 2003 a julio de 2005.
La investigación fue de tipo experimental, en forma de ensayo clínico-terapéutico, controlado, a simple ciego.
En grupo de estudio estuvo constituido por 96 pacientes con enfermedad de La Peyronie, que acudieron a la consulta de urología de las instituciones antes mencionadas.
Los criterios de inclusión fueron: edad entre 20 y 70 años; presencia de síntomas propios de la enfermedad (dolor, curvatura a la erección o ambas, dificultad para la penetración sexual, etc.); presencia de placas fibrosas, únicas o múltiples, en los cuerpos cavernosos constatadas en el examen físico y por ecografía; ángulo de curvatura del pene erecto de 20° o más.
Se excluyeron los individuos con placa calcificada constatada en ecografía, aquellos con anemia o leucocitosis moderada o grave, pacientes que habían sido sometidos a tratamiento quirúrgico para esta enfermedad y sujetos con hipersensibilidad al IFN.
La medición de la curvatura del pene se realizó con un semicírculo, durante la erección inducida por inyección intracavernosa (10 µg) de prostaglandina E. Se agruparon las siguientes categorías: de 20° a 39°, de 40° a 59° y de 60° y más.
Evaluación clínica
Realizada en cada paciente en la consulta inicial, así como en el intermedio (a las 14 semanas) y al final del tratamiento (a las 28 semanas). Se repitió 6 y 12 meses después de terminado éste.
Se interrogó al paciente acerca de antecedentes generales, antecedentes patológicos, síntomas, etc. (planilla de recolección del dato primario). En el examen físico valoramos el número, el tamaño y la localización de las placas, además de la dirección y el grado de desviación peniana.
En todos los sujetos se realizó, en la consulta inicial y al final del tratamiento, hemograma completo, conteo de plaquetas, creatinina, glucemia y transaminasas.
Evaluación imagenológica
Realizada la ecografía diagnóstica del pene con escala de grises en modo B- con un equipo Siemens de 7.5 MHz, se empleó la técnica consistente en cortes coronales y sagitales del pene para definir la localización, el tamaño y el número de las placas fibrosas. Este procedimiento complementario fue efectuado siempre por la misma especialista en imagenología y con el mismo equipo de ecografía, para disminuir los sesgos. Se realizó a cada sujeto al inicio, en el intermedio y al final de la terapéutica.
Tratamiento
Por selección aleatoria, según el orden de llegada a la consulta, se distribuyeron los pacientes entre tres grupos (A, B y C). Antes de iniciar el tratamiento se solicitó de cada uno de ellos la firma del consentimiento informado.
El IFN-alfa 2b-recombinante se administró los fines de semana (los días viernes) en la consulta externa de urología, habilitada para estos fines. La forma de administración fue intraplaca o intralesional, con aguja calibre 26 y jeringuilla de 5 cc. Si el paciente en la ecografía presentaba más de una placa, entonces se administraba el IFN en una dosis que englobaba todas las placas.
El láser blando de He-Ne se aplicó en las placas fibrosas y cada sesión duró 5 minutos. Cuando el tratamiento era combinado, el paciente inmediatamente después de recibir el IFN acudía para que se le aplicara el láser. Siempre la administración del IFN o la aplicación del láser se efectuó con los datos obtenidos en el estudio sonográfico del pene.
La frecuencia terapéutica fue semanal y por 28 semanas, para todos los grupos.
Se administró, además, dipirona en dosis de 600 mg (2 tabletas) por vía oral, minutos antes de la administración del IFN, con la finalidad de disminuir la intensidad de las reacciones adversas.
Los medicamentos y las dosis empleadas para cada grupo se detallan a continuación:
Grupo A: IFN-1 bulbo (10 millones UI) intralesional.
Grupo B: láser blando de He-Ne en las placas fibrosas.
Grupo C: IFN más láser. En la misma dosis que en los grupos anteriores.
Técnicas y procedimientos
Recolección de la información. Se realizó un trabajo exhaustivo que permitió la recopilación de datos e informaciones actualizadas sobre la situación de la enfermedad en el ámbito internacional, nacional y local, apoyándonos para ello en visitas a sitios web y en la revisión de material de consulta en las bibliotecas de Ciencias Médicas, de la ciudad de Santiago de Cuba.
Con la finalidad de minimizar los sesgos, la información fue recogida directamente por el investigador principal, a partir de los datos contenidos en la historia clínica individual de cada paciente según modelo oficial (54-05-1, 54-06-1), así como en la planilla de dato primario (planilla encuesta) elaborada a los efectos del presente estudio.
Procesamiento de la información. Los datos obtenidos se analizaron de forma computarizada, utilizando para ello una base de datos creada al efecto en el sistema estadístico SPSS versión 10.0, propuesto por la Organización Mundial de la Salud, mediante una microcomputadora Pentium IV.
Resultados y conclusión
En cuanto a la edad (Tabla 1), observamos el predominio de pacientes de 30 a 40 años (33.4%). No acudieron a consulta pacientes menores de 30 años. El porcentaje acumulado añade que el 85.4% estaba entre los 31 y 60 años, lo cual se corresponde con lo planteado por diferentes autores que afirman que la enfermedad de La Peyronie aparece en cualquier momento a partir de la adolescencia, pero lo más común es que aparezca en hombres de 40 a 60 años.14
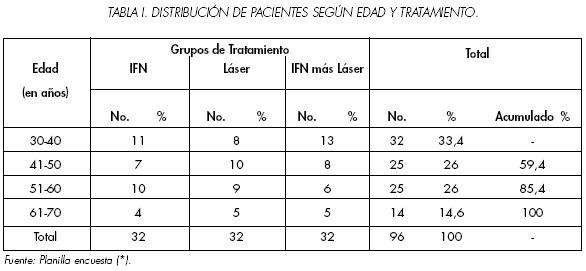
Al profundizar en este punto pudimos precisar que el promedio de edad para los tres grupos de tratamiento fue: IFN = 44.6 años, láser = 48.8 años e IFN más láser = 49.3 años. La media de todos los grupos se corresponde con la quinta década de la vida. Tal similitud permite deducir que el comportamiento de esta variable no determinó la efectividad diferente alcanzada por tratamiento.
Los antecedentes personales como el cateterismo uretral, las enfermedades del colágeno y la hipertensión arterial (HTA) fueron los menos frecuentes. Con respecto al último (HTA), 4 de 7 pacientes habían recibido tratamiento el algún momento con beta bloqueantes.
Predominaron los pacientes que habían tenido un trauma peniano u otras formas de trauma uretral, con un 43.8%. A este antecedente se le atribuye mucho valor en todas las fuentes consultadas32 observando que en el 73.8% éste fue leve. Esto se corresponde con lo antes dicho, a saber, que no se precisa que el trauma peniano sea grave para provocar la aparición de la lesión característica de esta enfermedad. Puede ser suficiente traumas leves repetidos, en individuos con alguna predisposición genética, lo cual no se puede descartar inclusive en quienes lo nieguen, pues puede haber pasado inadvertido. Esperamos que en un futuro los estudios inmunogenéticos arrojen nueva luz acerca del particular.
Por el análisis del período de los síntomas, previo al tratamiento, llegamos a saber que el 70.8% de los pacientes llevaba de 1 a 2 años de evolución, sin acudir a consultas. El porcentual acumulado añade que el 83.3% de estos estuvo incluido en el grupo de 2 años o menos, lo cual es aceptado, en general, como un factor de buen pronóstico para cualquier forma de tratamiento, pues para ese tiempo lo más frecuente es que aún no se haya producido calcificación de las placas.
El tiempo promedio de evolución previa al tratamiento fue, para los tres grupos de tratamiento, como sigue: IFN = 1.7 años, láser = 1.6 años e IFN más láser = 1.9 años. En todos los casos, entre 1 y 2 años. Tal similitud permite deducir que el comportamiento de esta variable no determinó la eficacia diferente alcanzada por el tratamiento.
Continuando con los síntomas y signos, los más constantes fueron el hallazgo de una placa fibrosa y la curvatura del pene, con un 100%. Respecto de este último, aunque no lo refleje la tabla en discusión, fue el motivo más frecuente de consulta, al igual que lo planteado por Chevallier y col.5 Predominó, con el 60.4% de los casos, la localización lateral de la placa fibrosa, con la lógica desviación del pene en esa misma dirección. No se encontró preferencia por un lado u otro.
En el examen físico sólo se constató un 10.4% de placas múltiples, resultado que la ecografía superó ampliamente con un 79.2% (Tabla 2); esto fue similar a la eficacia de un 82.4% informada por Díaz García y col.,33 lo cual explica la preferencia de muchos investigadores para la determinación del tamaño y las dimensiones de la placa fibrosa durante el diagnóstico y el seguimiento. Su mayor precisión consiste en que a la hora de realizar la medición de las placas se eliminan las variaciones dependientes de la interposición de las restantes envolturas del pene (piel, muscular, celulosa y fascia de Buck), inconveniente que no es posible sortear en el examen físico, que habitualmente arroja dimensiones mayores y no tan exactas.34
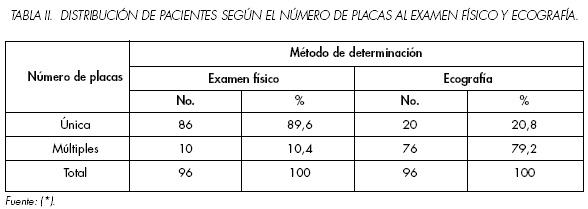
Observamos que en el 71.9% de los pacientes se constató en la ecografía placas de 3 mm y más.
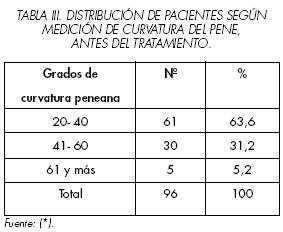
La medición de la curvatura del pene, efectuada antes del tratamiento (Tabla 3), puso de manifiesto que el 63.6% de los pacientes presentó una curvatura peniana de 20° a 40°. Esto se corresponde con el hecho de que la dificultad para la penetración durante el contacto sexual sólo fuera referida por el 36.5% de los pacientes, y no se incluyera en los síntomas más constantes en la consulta inicial.
Durante las 28 semanas de tratamiento se llevó un cuidadoso registro de las reacciones adversas. Aparecieron manifestaciones solamente en el 43.7% de los pacientes, es decir, en menos de la mitad de los individuos estudiados, lo cual consideramos un porcentaje favorable, teniendo en cuenta la naturaleza del IFN, medicamento empleado en dos de los grupos.
El grupo con menos reacciones adversas fue el del láser, con un 25%, predominantemente de tipo local.12,13 El mayor porcentaje se observó en el grupo en el que se empleó IFN y láser combinados (56.2%), fenómeno que la lógica explica por sí sola por tratarse de la combinación de las dos terapéuticas; aun así, fue aceptable.
En general no hubo reacciones adversas graves (motivo de ingreso hospitalario), que provocaran el abandono del seguimiento por los pacientes.
Se efectuaron evaluaciones a los enfermos en el intermedio (14 semanas) y al concluir (28 semanas) el tratamiento. Los resultados más significativos se recogieron a los 6 meses de finalizada la terapéutica, tal y como se había previsto en el proyecto de la investigación, teniendo en cuenta la experiencia en el empleo del IFN y el láser por separado.
En cuanto a la evolución de los síntomas, 6 meses después del tratamiento el 46.9% de los pacientes refirió sentirse mejor, mientras que sólo un 7.3% manifestó haber empeorado. Ese resultado era aceptable para ese momento de la investigación y, por ende, de buen pronóstico.
Desglosando la eficacia por tratamiento se obtuvo: IFN 50%, láser 40.6% e IFN más láser 50%. La eficacia del IFN, solo o combinado con láser, fue aproximadamente un 10% mejor que para el láser solo. Únicamente para el grupo de terapéutica combinada no se informó empeoramiento de los síntomas.
En cuanto al tamaño de la placa fibrosa del pene, 6 meses después del tratamiento (Tabla 4), en el 48.9% de los pacientes resultó ser menor, mientras que en sólo un 8.4% fue mayor. Al considerar el resultado por tratamiento pudimos apreciar lo siguiente: IFN 53.1%, láser 43.7% e IFN más láser 50%.
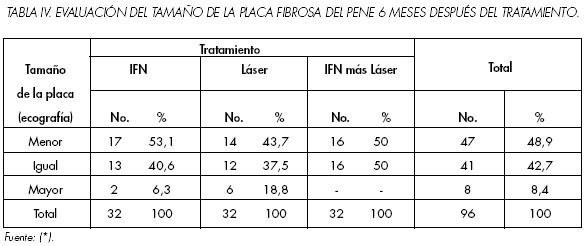
Respecto de la variación de la curvatura del pene (Tabla 5), 6 meses después del tratamiento, en el 47.9% de los pacientes resultó ser menor, mientras que en sólo un 8.3% fue mayor.

Aunque después de 6 meses de tratamiento ya pudieron a apreciarse los beneficios en el tratamiento de la enfermedad de La Peyronie con IFN y láser, por separado y de forma combinada, todavía para este tiempo no fue posible establecer de forma definitiva la mayor eficacia de alguna de estas formas de tratamiento.
En cuanto a la evolución de los síntomas 12 meses después del tratamiento (Tabla 6), el 64.6% de los pacientes refirió sentirse mejor, mientras que un 3.1% se sintió peor que antes.
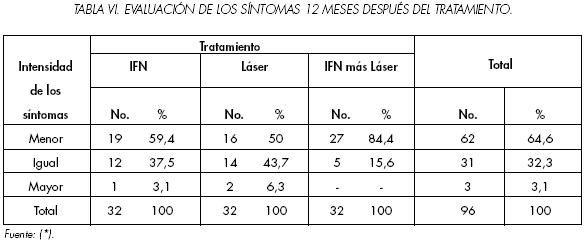
Al analizar los grupos notamos que el tratamiento siempre fue eficaz en el 50% o más de los integrantes. Mucho mayor porcentaje (84.4%) para el grupo de IFN más láser, sin caso alguno de empeoramiento.
Al medir las placas fibrosas, 12 meses después del tratamiento fueron de menores dimensiones en el 68.8% de los casos, mientras que en un 3.1% el tamaño de éstas aumentó.
En cada grupo notamos que el tratamiento siempre fue eficaz en más del 50% de sus integrantes. Mucho mejor para el grupo de IFN más láser, con un 90.6% de eficacia.
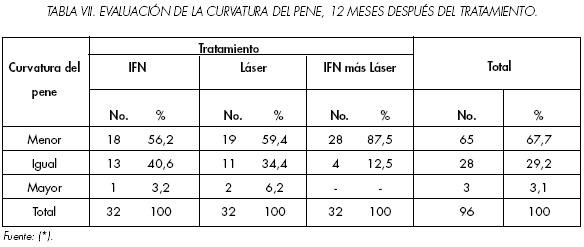
Al medir la curvatura del pene, 12 meses después del tratamiento (Tabla 7), resultó que en el 67.7% de los casos se había producido una disminución de aquélla, mientras que sólo en un 3.1% la curvatura se había hecho mayor.
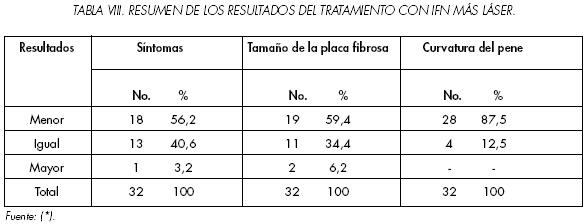
En la Tabla 8 presentamos, a modo de resumen, los resultados definitivos del tratamiento con IFN y láser combinados. La eficacia del tratamiento en cada parámetro fue en cuanto a sintomatología (84.4%), tamaño de la placa fibrosa (90.6%) y curvatura del pene (87.5%).
El efecto in vitro del IFN en la enfermedad de La Peyronie es la inhibición de la proliferación de fibroblastos y de la producción de colágeno, asociado con el aumento de la producción de colagenasa, según estudios recientes;25-29 valores muy superiores a los correspondientes con el empleo por separado del IFN y el láser, y todo parece indicar que se produce una interacción de tipo sinérgica al exponer al individuo de forma simultánea a ambos tratamientos.30,31
No existe, en la bibliografía médica nacional e internacional, experiencia en el empleo combinado de IFN y láser para el tratamiento de la enfermedad de La Peyronie que nos permita establecer una comparación.
Conclusiones
En primer lugar, la enfermedad de La Peyronie es más frecuente, en nuestro medio, en individuos entre la cuarta y la sexta décadas de la vida y el antecedente patológico personal que sobresalió fue el trauma peniano.
En segundo lugar, la mayoría de los pacientes acudió a consulta después de un año de comenzar los síntomas y signos, de los cuales resultaron más constantes el hallazgo de la placa fibrosa y la curvatura del pene.
Por último, el empleo combinado de IFN y láser fue más eficaz que las aplicaciones por separado.
 Bibliografía del artículo
Bibliografía del artículo
1. Campbell E, Colton J. Warts and tubercles occurring on the penis or other parts of the body; corns and black warts. En: The Surgery of Theodoric Ca. A. D. 1267. New York, EE.UU.: Appleton-Century-Crofts; 1960. p. 109-114. (vol II). 2. Dunsmuir WD, Kirby RS. Francois de La Peyronie (1678-1747): The man and the disease he described (historical review). Br. J. Urol 78:613, 1996.
3. La Peyronie F. Sur quelques obstacles qui sopposent a lejaculation naturelle de la semence. Paris, Francia: Mein de lAcadamie Royale de Chir; 1743. p. 425-434
4. Kuss R, Gregoir W, Linduration plastique des corps caverneux. En Histoire illustree de l'urologie de l'antiquite a nos jours. Paris, Francia: Roger Dacosta; 1984. p. 425.
5. Chevallier D, Nizri E, Olpe P y col. A Peyronie disease. Historical, epidemiological, physiopatological data. Diagnostic and therapeutic approaches. Rev Med Int 18:41, 1997.
6. Zargooshi J, Trauma as the cause of Peyronies disease: penile fracture as a model of trauma. J Urol 172:186, 2004.
7. Devine CJ Jr, Somers KD, Jordan SG y col. Proposal: trauma as the cause of the Peyronies lesion. Journal of Urology 157:285, 1997.
8. Hellstrom WJG, Bivalacqua TJ. Enfermedad de Peyronie: etiología, médica y terapia quirúrgica. J Androl 21:347, 2000.
9. Ralph DJ, Minhas S. BJU Int. Aetiopathogenesis and therapy for Peyronies disease are summarized below. The management of Peyronies disease. Institute of Urology, UK. 93:208, 2004.
10. Schwartz Velasco A, Muñoz Reyes JA, Pérez P y col. Laserterapia para el tratamiento de la enfermedad de Peyronie (induración plástica del pene). Bol Col Mex Urol 11:190, 1994.
11. Matern R, Bivalacqua TJ, Sikka S y col. Intralesional interferon-alpha-2B injections for the treatment of Peyronies disease. Med J 97:42, 2004.
12. Adams DM, Hellstrom WJ. Intralesional interferon-alpha-2b for the treatment of Peyronies disease. Int J Impot Res 14:336, 2002.
13. Brake M, Loertzer H, Horsch R y col. Treatment of Peyronies disease with local interferon-alpha 2b. BJU Int 87:654, 2001.
14. Morales Martín A, Abal Chatada V y col. Enfermedad de La Peyronie y otras alteraciones morfométricas del pene. Tema monográfico. LXVI Congreso Nacional de Urología. Asoc Esp Urol, 2001.
15. Rodriguez Tolra J, Franco Miranda E, Prats Puig JM y col. Treatment with the Nesbit technique in patients with Peyronies disease (article in spanish). Actas Urol Esp 7:803, 2003.
16. Cruceyra Betriu G, Duarte Ojeda JM, Martínez Silva V. y col. Penile tunica albuginea plication for the treatment of penile curvature secondary Peyronies disease (article in spanish). Arch Esp Urol 58:445, 2005.
17. Kalsi J, Minhas S, Christopher N. y col. The results of plaque incision and venous grafting (Lue procedure) to corrective penile deformity of Peyronies disease. BJU Int 95:1029, 2005.
18. Raimoldi A, Berti GL, GIOLA V y col. Our experience in the treatment of penile curvature. Arch Ital Urol Androl 76:66, 2004.
19. Bokarica P, Parazajder J, Mazuran B., y col. Surgical treatment of Peyronies disease based on penile length and degree of curvature. Int J Impot Res 17:170, 2005.
20. Tornehl CK, Carson CC. Surgical alternatives for treating Peyronies disease. BJU Int 94:774, 2004.
21. Navalon Verdejo P, Zaragoza Fernández C, Sánchez Ballester F y col. Correction of the penile curvature in ambulatory surgery (article in spanish). Actas Urol Esp 29:217, 2005.
22. Portillo Martín JA, Correas Gómez MA, RADO VELÁSQUEZ MA y col. Corrective surgery of penile inward curvatura (article in spanish). Actas Urol Esp 27:97, 2003.
23. Hellstrom WJG, REDDY S. Aplicación del injerto pericárdiaco en el tratamiento quirúrgico de la enfermedad de Peyronie. J Urol 163:1445, 2000.
24. Rosales CS, Ramírez G, Morales Barturen SM y col. Avances en el tratamiento de la enfermedad de La Peyronie. Revista de Postgrado de la VI a Cátedra de Medicina 148, 2005.
25. Mester E, Juhasz J, Varga P y col. Lasers in clinical pratice. Acta Chirurgica Academ Humgaria 9:349, 1968.
26. Mester E, Mester AF, Mester A. The biomedical effects of laser applications. Laser in Surgery and Medicine 5:31, 1985.
27. Troup G. Láseres y másseres. 2a ed. Madrid, España: Paraninnfo; 1969.
28. Duncan, MR, Berman B, Nseyo VO. Regulation of the proliferation and biosynthetic activities of cultured human Peyronies disease fibroblasts by interferons-alpha-beta and gamma. Scand J Urol Nephrol 25:89, 1991.
29. Felipetto R, Vigano L, Pagni G y col. Laser and ultrasonic therapy in simultaneous emission for the treatment of plastic penile induration. Minerva Urol Nefrol 47:25, 1995.
30. Wegner HE, Andresen R y col. Treatment of Peyronies disease with local interferon alpha-2b. Eur Urol 28:336, 1995.
31. Judge JS, Wisniewski ZS. Intralesional interferon in the treatment of Peyronies disease: a pilot study. Br J Urol 79:40, 1997.
32. Andresen R, Wegner HE, Banzer D y col. Ultrasound and soft-tissue radiography to monitor local interferon-alpha 2b treatment in Peyronies disease. Acta Radiol 37:352, 1996.
33. Díaz García F, Rojas Soular Y, Rodríguez Díaz J. Valor del ultrasonido diagnóstico en la enfermedad de Peyronie. Medisan 4:36, 2000.
34. Fornara P, Gerbershagen HP. Ultrasound in patients affected with Peyronies disease. J Urol 22:365, 2004.
35. Schwarzer U, Sommer F, Klotz T. y col. La enfermedad de la Peyronie: resultados de un examen grande. BJU 88:727, 2001.
36. Pourbagher MA, Turunc T, Pourbagher A y col. Peyronie disease involving the entire tunica albuginea of the penis. Department of Radiology, J Ultrasound Med 24:387, 2005.
37. Weidner W, Hauck EW, Schnitker J. Potassium paraaminobenzoate (POTABA) in the treatment of Peyronies disease: a prospective, placebo-controlled, randomized study. Peyronies Disease Study Group of Andrological Group of German Urologists. Eur Urol 47:530, 2005.
38. Di Stasi SM, Giannantoni A, Stephen RL y col. Prospective, randomized study using transdermal electromotive administration of verapamil and dexamethasone for Peyronies disease. J Urol 171:1605, 2004.
39. Lemourt Oliva M, Rodríguez Barroso A, Bordonado Ramírez R y col. Study of propoleum dosage in Peyronies disease (article in spanish). Arch Esp Urol 56:814, 2003.
40. Claro JA, Passerotti CC, Figueiredo Neto AC y col. An alternative non-invasive treatment for Peyronies disease. J Urol 30:199, 2004.
41. Skolarikos A, Alargof E, Rigas A y col. Shockwave therapy as first-line treatment for Peyronies disease: a prospective study. J Endourol 19:11, 2005.
42. Perugia G, LIBERTI M, Vicini P y col. Role of hyperthermia in the treatment of Peyronies disease: a preliminary study. Int J Hyperthermia 21:367, 2005.
43. Pérez Espejo M, Campoy Martínez P, Pérez Pérez M y col. Iontophoresis in Peyronies disease. Our experience (article in spanish). Arch Esp Urol 56:1133, 2003.
44. Wang Z, Liu JF, Zhou ZH y col. Gene expression profiles and effects of transforming growth factor-beta1 intervention in Peyronies disease (article in chinese). Zhonghua Wai Ke Za Zh 42:182, 2004.
45. Zhao F, LI H, Zhonghua NKX. Advances in the research of Peyronies disease (article in chinese). Zhonghua Nan Ke Xue 10:378, 2004.
|
|
©
Está
expresamente prohibida la redistribución y la redifusión de todo o parte de los
contenidos de la Sociedad Iberoamericana de Información Científica (SIIC) S.A. sin
previo y expreso consentimiento de SIIC |

|
|



