|
Recepción del artículo: 24 de julio, 2010
|
|
Aprobación: 7 de diciembre, 2010
|
 Conclusión breve
Conclusión breve
La "inspección visual con ácido acético y crioterapia" en una sola visita es un método efectivo de detección y prevención del cáncer cervicouterino en medios de escasos recursos.
 Resumen
Resumen
El cáncer cervicouterino es el cáncer más frecuente en las mujeres tailandesas. Su incidencia es de 24.7 por cada 100 000 mujeres o 6 000 a 7 000 nuevos casos por año. Es un cáncer que se puede prevenir y se puede tratar cuando se detecta precozmente, en un estadio precanceroso. Sin embargo, continúa siendo un importante problema de salud pública en Tailandia debido a que su incidencia se mantiene alta pese a las iniciativas de la salud pública. Recientemente se han introducido dos nuevos métodos de detección con el fin de mejorar su prevención. La inspección visual con ácido acético (IVA) y crioterapia, como un programa de prevención de cáncer cervicouterino en una sola visita, se llevó a cabo como una demostración del proyecto S.A.F.E. (acrónimo de Programa de Seguridad, Accesibilidad, Factibilidad y Esfuerzo) en el año 2000, y se realiza formalmente desde 2005 en Tailandia. Los resultados de diversas pruebas indican su efectividad. El siguiente artículo es una revisión de la bibliografía publicada al respecto.
 Palabras clave
Palabras clave
prevención del cáncer cervicouterino, inspección visual con ácido acético, IVA, crioterapia
Clasificación en siicsalud
 Artículos originales> Expertos del Mundo>
Artículos originales> Expertos del Mundo>
página www.siicsalud.com/des/expertos.php/112319
Especialidades
 Principal: Obstetricia y Ginecología, Oncología,
Principal: Obstetricia y Ginecología, Oncología,
 Relacionadas: Anatomía Patológica, Atención Primaria, Cirugía, Diagnóstico por Imágenes, Diagnóstico por Laboratorio, Enfermería, Epidemiología, Medicina Familiar, Medicina Interna, Medicina Reproductiva, Salud Pública,
Relacionadas: Anatomía Patológica, Atención Primaria, Cirugía, Diagnóstico por Imágenes, Diagnóstico por Laboratorio, Enfermería, Epidemiología, Medicina Familiar, Medicina Interna, Medicina Reproductiva, Salud Pública,
 Enviar correspondencia a:
Enviar correspondencia a:
Bandit Chumworathayi, Khon Kaen University
Faculty ofMedicine Department of Obstetrics and Gynecology, 40002, Khon Kaen, Tailandia
 Patrocinio y reconocimiento
Patrocinio y reconocimiento
El autor agradece al Sr. Bryan Roderick Hamman y a la Sra. Janice Loewen-Hamman por su asistencia con la presentación en inglés de este manuscrito.
Cervical Cancer Prevention by Visual Inspection with Acetic Acid and Cryotherapy: Experiences from Thailand
 Abstract
Abstract
Cervical cancer is the most common cancer in Thai women. The incidence is 24.7 per 100 000 women or 6 000-7 000 new cases each year. It is a preventable cancer and treatable if detected early in the long pre-cancerous stage. Cervical cancer, however, remains an important public health problem in Thailand as the high incidence persists in spite of public health initiatives. Two screening methods have recently been introduced to improve cervical cancer prevention coverage. "Visual inspection with acetic acid (VIA) and cryotherapy" as a 'single visit approach (SVA) cervical cancer prevention program' was performed as a S.A.F.E. (the acronym for safety, acceptability, feasibility, and program effort) demonstration project in 2000 and has been formally implemented in Thailand since 2005. The results of the many tests in Thailand indicate its effectiveness: a review of the literature is the subject of the current article.
 Key words
Key words
Cervical cancer prevention, Visual inspection with acetic acid, VIA, Cryotherapy
NUEVOS MÉTODOS DE DETECCIÓN DE CÁNCER CERVICOUTERINO EN TAILANDIA
|
(especial para SIIC © Derechos reservados) |
|
Artículo completo
Introducción
El cáncer cervicouterino es el más frecuente en las mujeres tailandesas: su incidencia es de 24.7 por cada 100 000 mujeres1 o 6 000 a 7 000 nuevos casos por año.2 Es la tercera causa de muerte en la nación luego del cáncer de hígado y del de pulmón. Se estima que mueren 7 pacientes por día por cáncer cervicouterino, lo que tiene un impacto catastrófico sobre las familias de estas mujeres, ya que la mayoría de las víctimas están en edad reproductiva o laboral (entre 30 y 50 años).
El cáncer cervicouterino se puede evitar y se puede tratar si se detecta precozmente, en una etapa precancerosa.3 La tinción de Pap se ha usado como método de detección desde 1952 y se han adoptado modalidades de tratamiento nuevas y efectivas (cirugía, radiación y quimioterapia). Sin embargo, el cáncer cervicouterino sigue siendo un importante problema de salud pública en Tailandia debido a que su incidencia se mantiene elevada. Es necesario un nuevo enfoque para mejorar la detección temprana.
Tailandia es un lugar de escasos recursos, con carencia de patólogos y citólogos. Anteriormente, el Pap se utilizaba como un método de detección oportunista y su cobertura no alcanzaba el 10%. Es más, hasta el 40% de los extendidos anormales no eran tratados por un colposcopista.4
En el año 2000, el Johns Hopkins Program for International Education in Gynecology and Obstetrics (Jhpiego), el Royal Thai College of Obstetricians and Gynecologists (RTCOG), y las facultades de Medicina de las universidades de Chulalongkorn y de Khon Kean lanzaron un proyecto de prevención secundaria denominado “Safety, acceptability, feasability and program effort (SAFE) demonstration program” en la provincia de Roi Et, en el noreste de Tailandia. Comprobaron que la inspección visual con ácido acético (IVA) y la crioterapia en una sola visita, llevadas a cabo por enfermeras bien entrenadas, era una medida efectiva, segura y satisfactoria.5 La calidad del servicio seguía siendo alta cuando se reevaluó en 2006.6 Hasta el momento, las enfermeras entrenadas en un curso de capacitación -conducido por el Departamento de Salud del Ministerio de Salud Pública de Tailandia- están legalmente autorizadas a realizar IVA y crioterapia, según la normativa de atención primaria de la salud e inmunización para enfermeras matriculadas (“Primary health care and immunization guidelines for registered nurses”), elaborada por el consejo de enfermería de Tailandia (página 171, publicado en 2002).
Luego, en 2005, comenzó formalmente el programa de prevención de cáncer cervicouterino en Tailandia, con la colaboración de la National Health Security Organization (NHSO) y el Ministerio de Salud Pública de Tailandia.7 El objetivo de este programa es reducir la mortalidad por cáncer cervicouterino en un 50% en 5 años, en las 76 provincias. Tanto el Pap como el IVA se realizan en mujeres de 30 a 60 años, cada 5 años, en una forma de doble estrategia de detección, con la intención de alcanzar una cobertura del 80%.8 La IVA se hace en mujeres de 30 a 45 años, que es cuando las uniones escamoso-cilíndricas (UEC) son más notorias. En las mujeres de entre 45 y 60 años, en quienes dichas uniones no se visualizan tan fácilmente, se realiza una tinción de Pap.
En 2009, el RTCOG aceptó formalmente la visita única con IVA y crioterapia como un programa alternativo de detección del cáncer cervicouterino y tratamiento preinvasivo (para prevención del cáncer), especialmente en lugares de bajos recursos.9 También se recomendó que la IVA se realice en mujeres de entre 30 y 45 años y el Pap en las de 45 a 60 años (estrategia secuencial), cada 5 años, lo que resultaría más rentable que la IVA o el Pap aislados, especialmente si se aspira a lograr un alto grado de cobertura.10 Algunos expertos sugieren limitar la detección del cáncer cervicouterino a 4 veces para cada mujer, entre los 30 y los 40 años con IVA, y entre los 50 y los 60 años con Pap.11 Esta conducta podría ser adoptada si se logra alcanzar un consenso entre los clínicos.
Los fundamentos de la IVA y crioterapia
En 1925, Hans Hinselman12 inventó un colposcopio para la detección del cáncer cervicouterino, que fue el primer método de detección utilizado. Para este método se requiere el uso de una solución de ácido acético al 3% a 5% para ayudar a la visualización de las lesiones precancerosas en el cuello uterino para biopsias dirigidas, gracias a un mecanismo de deshidratación citoplasmática transitoria. Las células displásicas con alto índice N/C (núcleo/citoplasma) y altas concentraciones citoplasmáticas de proteínas se volverán acetoblancas luego de un minuto de aplicada la solución. En 1943, dieciocho años después, Traut y Papanicolaou13 introdujeron el uso de extendidos de Pap como método de detección de cáncer cervicouterino.
En 1982, Ottaviano y La Torre14 notaron que el 98.4% de las lesiones vistas por colposcopia también podían notarse a simple vista. Por ello, propusieron el uso del método de IVA como alternativa para la detección del cáncer cervicouterino, y que la colposcopia con biopsias dirigidas se utilizara sólo en casos en que se necesitasen tratamientos ultraconservadores. Blumenthal y McIntosh15 notaron que la IVA era un potencial método de detección cuando podía combinarse con el tratamiento de las lesiones precancerosas para completar la prevención del cáncer en una sola visita. En el año 2000, como miembros del personal del Jhpiego, propusieron y probaron esta prevención secundaria del cáncer cervicouterino (no sólo la detección) en Tailandia.5
Cómo realizar la IVA
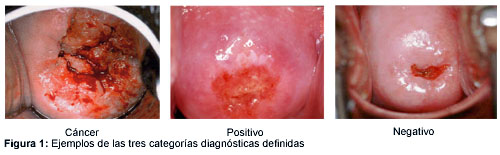
Las enfermeras matriculadas (EC) son entrenadas para comprender la anatomía, fisiología, patología y carcinogénesis del cuello uterino en un curso de capacitación de 10 días de duración, llevado a cabo por Jhpiego, actualmente adoptado y supervisado por el Ministerio de Salud Pública de Tailandia. Es fundamental comprender que la zona de transformación (zona T) –el área entre las UEC nueva y vieja- es donde aparecen las lesiones preinvasivas. Las enfermeras que realicen la IVA deben inspeccionar cuidadosamente esta región, antes del minuto de aplicación del ácido acético y después de ese momento para detectar lesiones acetoblancas, y luego clasificar el cuello uterino dentro de una de las tres categorías diagnósticas definidas (Figura 1):
1. se define “cáncer” o “lesión sospechosa de cáncer” en presencia de leucoplasia, erosión, úlcera o lesiones en coliflor, halladas antes de la aplicación del ácido acético o después de ésta; en estos estadios no suele necesitarse la IVA para el diagnóstico pero la enfermera deberá derivar el caso a un colposcopista o a un ginecólogo oncólogo;
2. se define “positivo” si los bordes de las lesiones acetoblancas se encuentran en la zona T o adheridos a la UEC luego de un minuto de aplicación del ácido acético; si corresponde, la enfermera puede hacer crioterapia a estas pacientes (los criterios para crioterapia se discutirán en la siguiente sección);
3. se define “negativo” si no se verifican lesiones; el cuello se ve habitualmente liso y rosado; esta categoría también incluye inflamaciones, infecciones, pólipos, quistes de Naboth y eversión (también denominada ectopia o ectropión), aunque algunas de ellas requieren de tratamiento.
Cómo se realiza la crioterapia
La crioterapia puede efectuarse en cualquier clínica que cuente con el siguiente equipamiento: mesa de examinación, fuente de luz, espéculo, bandeja para instrumental, unidad de crioterapia y dióxido de carbono (CO2) u óxido nítrico (N2O) comprimido. La unidad de crioterapia (Figura 2) permite que el gas comprimido y a alta presión se traslade desde el cilindro gaseoso hasta la cámara de expansión/congelación de la criosonda. La unidad consta de los siguientes componentes: un regulador con manómetro de presión, una manguera flexible que conecta el regulador con el criógeno, la pistola con manija y gatillos de congelación/descongelación, una sonda aislada, y una punta de metal diseñado para adaptarse al cuello uterino y cubrir la zona T. Un cronómetro con segundero es útil para controlar los tiempos del procedimiento.15
El refrigerante a usar puede ser el CO2 o el N2O. El CO2 es más común y cuesta alrededor de un 50% menos que el N2O. Debe ser de uso médico, que es más seco que el de uso industrial: la humedad puede causar un bloqueo de hielo en el equipo de criocirugía, lo cual debe ser evitado. La temperatura de congelación del N2O es más baja (promedio -89°C o -128.2°F frente a -68°C o -90.4°F del CO2), por lo que el tratamiento demora menos tiempo. La presión de trabajo mínima en el manómetro de presión debe ser de 40 a 70 kg/cm2 o 550 a 1 000 psi. La temperatura mínima en la punta de la sonda para una congelación efectiva debería ser de al menos -60°C o -76°F.

La pistola de crioterapia está diseñada para usarse con diversas puntas de sonda. Una punta exocervical -con una punta circular cubierta con una pequeña boquilla en cúpula- es la recomendada por el fabricante en Tailandia, cuando el fin es la prevención del cáncer. Los hisopos de algodón –no necesariamente los esterilizados comercialmente- se usan para limpiar el exocérvix y eliminar mucosidad o secreciones antes de realizar la crioterapia. Los guantes de examinación deben ser nuevos y no necesariamente los esterilizados comercialmente. Se utiliza una espátula de madera nueva para proteger las paredes laterales de la vagina de la punta de la sonda en las pacientes que tienen una pared vaginal muy laxa. Si bien no es necesario comprar productos esterilizados comercialmente, debe usarse una solución de cloro al 0.5% para descontaminar el espéculo y los guantes después de cada procedimiento de crioterapia. Luego de la descontaminación, el espéculo, la bandeja del instrumental y los guantes quirúrgicos deben lavarse meticulosamente con agua y jabón, y ser sometidos a desinfección de alto grado o a esterilización.15
Clínicamente, el espéculo vaginal debe introducirse para examinar el cuello nuevamente por IVA. Una vez que se identificó la lesión, la punta de la sonda se ubica contra el cuello, cubriéndolo por completo con una leve presión. Entonces se aprieta el gatillo y se lo asegura en su posición, para permitir que el gas refrigerante llegue a la punta. La lesión se congela por 3 minutos, se deja descongelar durante 5 minutos, y luego se congela otra vez por 3 minutos. Para lograr la máxima efectividad, la bola de hielo que se forma debe tener al menos 4 mm de ancho y extenderse 3 mm por fuera de la lesión.15 Este procedimiento también se denomina “técnica de doble congelación”.
Ventajas y desventajas de la IVA como método de detección del cáncer cervicouterino
La IVA es un procedimiento económico que sólo cuesta 1 a 2 dólares por paciente, que no requiere mucho más que los instrumentos habituales para el examen pelviano, salvo el ácido acético al 3% a 5% y los hisopos de algodón. El ácido acético al 5% suele conseguirse en cualquier tienda, incluso en poblados pequeños y aislados de Tailandia. Este método de detección tiene una sensibilidad que no es mucho menor que la del Pap, aunque su especificidad es sólo moderada. Estas características lo acercan al método de detección ideal. Estos hallazgos son coherentes, ya sea por comparación directa16 como por revisiones sistemáticas (el Pap tiene una sensibilidad del 40% al 60% y una especificidad del 80% al 100%;17 la IVA tiene una sensibilidad del 29% al 95% y una especificidad del 49% al 91%).18 Recientemente, en Pochai, un pequeño distrito de la provincia de Roi Et, se pudo lograr una cobertura para la detección del cáncer cervicouterino para las mujeres seleccionadas > 60%,19 lo que no se había logrado antes en cualquier otro distrito de Tailandia.
Las ventajas adicionales de la IVA son: (a) puede ser realizada por personal no médico, como enfermeras, parteras, empleados de la salud pública; (b) se puede efectuar en cualquier nivel de la atención de la salud, sea hospitales distritales, salas de atención primaria o incluso en unidades móviles; (c) sus resultados se conocen en el momento, y (d) puede usarse conjuntamente con el tratamiento inmediato con crioterapia en caso de necesidad, realizada por las enfermeras, o con conización por asa térmica (LEEP), efectuada por médicos, en caso de que la crioterapia no resulte adecuada. Estas ventajas podrían derivar en menor pérdida para el seguimiento de las pacientes, con resultados positivos en la etapa de detección, el cual suele ser el principal problema para la prevención del cáncer cervicouterino en Tailandia.
Las desventajas de la IVA incluyen: (a) generalmente no puede llevarse a cabo en mujeres > 45 años porque la UEC es visualizada de manera incompleta en la mayoría de los casos; (b) el entrenamiento requiere de un curso intensivo de 10 días consecutivos; (c) se necesita supervisión luego del entrenamiento para asegurar la sustentabilidad y lograr la calidad adecuada; (d) debido a que tiene alta sensibilidad pero especificidad moderada, puede ocurrir que haya un exceso de tratamiento con crioterapia con la estrategia de la visita única; sin embargo, esto es una desventaja aceptable en virtud de que los efectos adversos son leves (leucorrea acuosa), y (e) no queda material para investigaciones retrospectivas, salvo un diagrama dibujado de la IVA o, en caso de que la paciente lo autorice, una fotografía de la anormalidad cervical.
Ventajas y desventajas de la crioterapia en la estrategia de visita única para la prevención del cáncer cervicouterino
Cuando se encuentra una lesión positiva y se excluye un cáncer cervicouterino notorio, quien realiza la IVA considerará la necesidad de aplicar crioterapia según el tamaño y la localización de la lesión en relación con el tamaño de la punta de la sonda, cuyo diámetro suele ser de 1.9 cm en promedio. Las lesiones halladas dentro del orificio cervical interno no deben someterse a crioterapia. Cuando la boquilla de la punta de la sonda se ubica en el orificio cervical, el margen externo de la lesión no debe exceder el de la punta de la sonda en más de 2 mm. Si la lesión cumple con los criterios para crioterapia, ésta deberá ser indicada, pero si no, la paciente deberá derivarse a un colposcopista. Luego de obtener el consentimiento informado, se implementará la crioterapia.15
Mitchell y col.20 llevaron a cabo un estudio clínico aleatorizado en el que compararon los tres métodos de tratamiento ambulatorio para las lesiones cervicales preinvasivas (crioterapia, LEEP y vaporización con láser), y comprobaron que la efectividad era similar para los tres (tasas de curación entre 78% y 83%). Las tasas de fracaso, sin embargo, aumentaron en los tres métodos si el tamaño de las lesiones era de más de dos tercios del plano cervical. Si las enfermeras encargadas de la IVA aplican correctamente los criterios de crioterapia, la tasa de fracasos terapéuticos debiera ser baja.
Las ventajas de la crioterapia incluyen: (a) su alta eficacia (tasas de curación entre 90% y 95%), especialmente frente a lesiones pequeñas; (b) es económica ya que tiene un costo de diez dólares por caso; (c) puede ser realizada por personal no médico (EC) en una sola visita; (d) no se requiere de anestesia local ni de electricidad, y (e) produce un leve efecto adverso de leucorrea acuosa de 2 a 4 semanas de duración.5 Si bien la crioterapia es segura en el embarazo –al menos más segura que la LEEP- en Tailandia, se recomienda que sea un médico quien lleve a cabo el procedimiento en esos casos.
Las desventajas de la crioterapia comprenden: (a) la disminución de su eficacia a 80 % a 85% en las lesiones que son mayores del 75% del plano cervical o en las lesiones intraepiteliales de alto grado (HGSIL)15,20; (b) la imposibilidad de evaluar la extensión del daño; (c) la necesidad de un refrigerante, que puede ser CO2 o N2O. Las bebidas carbonatadas se hacen en todo el mundo, por lo que el CO2 está ampliamente disponible; no obstante, debe seleccionarse cuidadosamente el de uso médico.10
Investigaciones sobre la IVA y la crioterapia en Tailandia
Luego de que la Jhpiego/University of Zimbabwe informara de las pruebas de calidad de la IVA en 1999,16 Jhpiego/RTCOG lanzaron en Tailandia el proyecto SAFE, en el año 2000. Encontraron que la prevención del cáncer cervicouterino en una sola visita a cargo de enfermeras bien entrenadas era efectiva, segura y satisfactoria.5 Lo más importante, la calidad del servicio se mantuvo elevada en la reevaluación de 2006.6 Las pruebas de calidad de la IVA en Tailandia fueron puestas en duda por varios ginecólogos porque la colposcopia ± biopsias dirigidas no se usaron como el método de referencia en el contexto de la atención primaria del proyecto SAFE, aunque el método de entrenamiento usado fue el mismo que el del estudio de Zimbabwe de 1999.
Por ello, en 2001 se efectuó un estudio de seguimiento de 1 año con todas las pacientes que recibieron crioterapia en 2000, pero esta vez con colposcopia ± biopsias dirigidas como método de referencia de comparación en cada caso. De los 648 casos, el 92% todavía tenían UEC visibles y, además, el 85.5% no presentaban lesiones.21 En este escenario secundario, los porcentajes de positividad, sensibilidad, especificidad, valor predictivo positivo, valor predictivo negativo y precisión fueron de 6.5%, 60%, 93.9%, 7.1%, 99.7% y 93.7%, respectivamente, que son similares a los verificados con Pap.22
La clave del éxito de la prevención del cáncer cervicouterino por detección y tratamiento de las lesiones invasivas es una cobertura adecuada (por ejemplo, 80% de las mujeres de 30 a 45 años o hasta los 60 años). Cuando se alcance un alto grado de cobertura se verá un efecto de cuello de botella en la clínica de colposcopia adonde se deriven las pacientes, si es que existe una cantidad suficiente de colposcopistas. Un colposcopista con una carga de trabajo elevada puede necesitar reducir dicha carga mediante la realización de Pap como segundo método de detección antes de derivar para colposcopia. Esto no se justifica porque el Pap sólo tiene una sensibilidad del 40% al 60%.17 Manerat informó en 200723 y 200924 que en los casos de IVA positivos derivados para colposcopia, se observaron lesiones de HGSIL y cáncer en el 9% al 11% de ellos y en el 1% al 2%, respectivamente.23,24 Si se usara el Pap como segundo método de detección, el 50% de estas pacientes habrían perdido la oportunidad para la prevención del cáncer cervicouterino.24 Por ende, la colposcopia debería hacerse en cada caso de IVA positivo derivado, sin excepciones.
La comunidad de la salud pública aún cuestiona si la IVA y crioterapia en una sola visita puede aumentar la cobertura para prevención del cáncer cervicouterino en el largo plazo y, de esta manera, reducir su incidencia. Sin embargo, Synyabuth señaló que dentro de los 6 años de usar este programa la cobertura de la prevención del cáncer cervicouterino en las mujeres de 30 a 45 años en el distrito de Pochai, en la provincia de Roi Et, alcanzó niveles > 60%.19 Semejante grado de cobertura sostenible en cada distrito de Roi Et resultó en un aumento de 2 a 4 veces en la incidencia de cáncer cervicouterino25 debido al efecto de descubrimiento de “casos latentes”. En 10 años, en 2010, la incidencia de cáncer cervicouterino en Roi Et debería disminuir a un nivel menor que el inicial, como se ha visto en otros países desarrollados, con el uso de este programa.
Conclusión
En Tailandia, la IVA y crioterapia se han implementada como otro método de detección y prevención de cáncer cervicouterino (al combinarse con el tratamiento de las lesiones preinvasivas) debido a que el Pap no puede lograr una cobertura adecuada del 80% en las mujeres de entre 30 y 45 años o de 60 años, y porque el tratamiento combinado (por ejemplo, colposcopia con o sin biopsias dirigidas o LEEP) en los casos positivos no puede hacerse en todas ellas en lugares de escasos recursos. La IVA y crioterapia efectuadas por enfermeras en una sola visita es, por lo tanto, prometedora para mejorar la prevención del cáncer cervicouterino en sitios de bajos recursos como Tailandia y otros países en vías de desarrollo.
 Bibliografía del artículo
Bibliografía del artículo
1. Srivatanakul P. Cervix uteri. In: Khuhaprema T, Srivatanakul P, Sriplung H, Wiangnon S, Sumitsawan Y, Attasara P, editors. Cancer in Thailand Vol. IV, 1998-2000. Bangkok: Bangkok Medical Publisher 51-53, 2007.
2. Department of Medical Services. Cancer Statistics in Thailand. Available at http://www.dms.moph.go.th/statreport/index.html
3. Quinn M, Babb P, Jones J, Allen E. Effect of screening on the incidence of and mortality from cancer of cervix in England: evaluation based on routinely collected statistics. BMJ 318:904-908, 1999.
4. Thinkhamrop J, Lumbiganon P, Jitpakdeebodin S. Loss to follow-up of patients with abnormal Pap smear: Magnitude and reasons. J Med Assoc Thai 81:862-865, 1998.
5. The Royal Thai College of Obstetricians and Gynecologists (RTCOG)/Jhpiego Corporation Cervical Cancer Prevention Group (JCCCPG). Safety, acceptability and feasibility of a single-visit approach to cervical cancer prevention in rural Thailand: a demonstration project. Lancet 361:814-820, 2003.
6. Sanghvi H, Limpaphayom KK, Plotkin M, Charurat E, Kleine A, Lu E, et al. Cervical cancer screening using visual inspection with acetic acid: operational experiences from Ghana and Thailand. Reprod Health Matters 16:67-77, 2008.
7. Srivatanakul P, Khuhaprema T, Deerasamee S eds. Appropriate Strategy for Cervical Cancer Prevention and Control in Thailand. Bangkok: Ramthai Press Ltd 1-10, 2005.
8. Linasmita V. Cervical cancer screening in Thailand. FHI-satellite meeting on the prevention and early detection of cervical cancer in the Asia and Pacific region. Bangkok, Thailand. February, 2006.
9. The Royal Thai College of Obstetricians and Gynecologists (RTCOG). Preinvasive cervical cancer screening and treatment by visual inspection with acetic acid (VIA) and cryotherapy: A policy statement from the Royal Thai College of Obstetricians and Gynaecologists as issued by the RTCOG Executive Board. Thai J Obstet Gynecol 17:66-69, 2009.
10. Health Intervention and Technology Assessment Program (HITAP). Appropriate cervical cancer prevention strategies in Thailand: Report to The World Bank. HITAP, MoPH: Nonthaburi 1-148, 2008.
11. Cheecharoen S. Cervical cancer screening in Thailand. IGCS-satellite meeting on the prevention and early detection of cervical cancer in Thailand. Bangkok, Thailand. October, 2008.
12. ASCCP. The cervix: Colposcopy: Brief history of colposcopy. Available at http://www.asccp.org/edu/practice/cervix/colposcopy/history.shtml
13. Traut HF, Papanicolaou GN. Cancer of the uterus: The vaginal smear in its diagnosis. Cal West Med 59:121-122, 1943.
14. Ottaviano M, La Torre P. Examination of the cervix with the naked eye using acetic acid test. Am J Obstet Gynecol 143:139-142, 1982.
15. Blumenthal PD, McIntosh N. Pathophysiology of cervical cancer. In: Crump S, Elabd S, Lewison D, editors. Cervical Cancer Prevention Guidelines for Low-Resource Settings. Baltimore: Jhpiego, 2005. Also avilable at http://www.jhpiego.org/
16. University of Zimbabwe/ JHPIEGO Cancer Project. Visual inspection with acetic acid for cervical cancer screening: Test qualities in a primary care setting. Lancet 353:869-873, 1999.
17. Fahey MT, Irwig L, Macaskill P. Meta-analysis of Pap test accuracy. Am J Epidemiol 141:680-689, 1995.
18. Mahe C, Gaffikin L. Screening test accuracy studies: how valid are our conclusions? Application to visual inspection methods for cervical screening. Cancer Causes and Control 16:657-666, 2005.
19. Singyabuth S. The Evaluation of Cervical Cancer Screening with Visual Inspection Using Acetic Acid and Cryotherapy Method in Phochai District, Roi Et Province. Khon Kaen Hosp Med J 32:63-75, 2008.
20. Mitchell MF, Tortolero-Luna G, Cook E, Whittaker L, Rhodes-Morris H, Silva E. A randomized clinical trial of cryotherapy, loop electrosurgical excision and laser vaporization for treatment of squamous intraepithelial lesions of the cervix. Obstet Gynecol 92:737-744, 1997.
21. Chumworathayi B, Srisupundit S, Lumbiganon P, Limpaphayom KK. One-year follow-up of single-visit approach to cervical cancer prevention based on visual inspection with acetic acid wash and immediate cryotherapy in rural Thailand. Int J Gynecol Cancer 18:736-742, 2008.
22. Chumworathayi B, Eamratsameekool W, Kularbkaew C, Chumworathayi P. Visual inspection with acetic acid test qualities in a secondary setting. J Obstet Gynecol Res 34:909-913, 2008.
23. Maneerat J. Clinical Significance of Positive Visual Inspection with Acetic Acid (VIA) Result at Nakornping Hospital. Srinagarind Med J 22:59-66, 2007.
24. Maneerat J. Is Pap Smear Appropriate for Confirmation in VIA-positive Woman before Having Colposcopy? Srinagarind Med J 24:326-331, 2009.
25. Chumworathayi B, Blumenthal PD, Limpaphayom KK, Kamsa-ard S, Wongsena M, Supaatakorn P. Effect of single-visit VIA and cryotherapy cervical cancer prevention program in Roi Et, Thailand: A preliminary report. J Obstet Gynaecol Res 36:79-85, 2010.
|
|
©
Está
expresamente prohibida la redistribución y la redifusión de todo o parte de los
contenidos de la Sociedad Iberoamericana de Información Científica (SIIC) S.A. sin
previo y expreso consentimiento de SIIC |

|



